کمک های اولیه،جزوه خلاصه شده توسط{خانم آدمی}*مربی هلال احمر*⛑️
آموزش های لازم جهت یادگیری کمک های اولیه
کمک های اولیه چیست؟
کمک های اولیه برای حفظ سلامت و جان مصدوم یا بیمار قبل از رسیدن پرسنل اورژانس یا انتقال به مراکز درمانی انجام می شود. اهداف اصلی کمک های اولیه شامل:
- حفظ جان بیمار یا مصدوم.
- جلوگیری از پیشرفت و گسترش آسیب ها.
- بهبود حال بیمار یا مصدوم تا زمان رسیدن به مراکز درمانی.
- حفظ ایمنی فرد کمک رسان.
- اجتناب از آسیب های بیشتر با جلوگیری از اقدامات نادرست.
- کاهش درد و اضطراب مصدوم یا بیمار.
در کمک های اولیه باید از دانش، تجربه و دستور العمل های مناسب استفاده شود تا از آسیب های بیشتر جلوگیری شود. برای مثال، در مصدومیت های ستون فقرات، اقدامات صحیح برای محدودسازی حرکت و انتقال مناسب بیمار ضروری است.
جزوه کمک های اولیه هلال احمر
در این صفحه، جزوه کمک های اولیه هلال احمر که توسط مربی توانمند هلال احمر، خانم آدمی تهیه شده است، به طور کامل معرفی میشود. این جزوه منبعی جامع و کاربردی برای یادگیری اصول اولیه کمک های اولیه است و میتواند به شما در شرایط اضطراری کمک شایانی کند. با مطالعه این جزوه کمک های اولیه هلال احمر، میتوانید مهارت های لازم برای نجات جان دیگران را به بهترین شکل کسب کنید. هدف اصلی ارائه این جزوه کمک های اولیه هلال احمر، افزایش آگاهی عمومی و آمادگی در برابر حوادث پیش بینی نشده است.
كمک هاي اوليه برای کیست؟
کمک های اولیه برای مواقعی ضروری است که حادثه یا بیماری ناگهانی تهدید کننده جان یا عضو فرد باشد. هدف از کمک های اولیه کاهش آسیب ها، جلوگیری از وخامت حال بیمار و حفظ جان تا رسیدن به مراکز درمانی است.
مثالي از يک موقعيت اورژانس و نيازمند كمک هاي اوليه است
مثال هایی از این موقعیت ها عبارتند از:
- زخم های وسیع و خونریزی دهنده
- سوختگی ها و گزیدگی ها
- کاهش ناگهانی سطح هوشیاری یا غش
- تصادف، سقوط از ارتفاع، یا مسمومیت ها
- درد حاد قفسه سینه یا شکم
- تنگی نفس یا استفراغ شدید
- تشنج، برق گرفتگی، و گاز گرفتگی حیوانات
- مشکلات حسی و حرکتی ناگهانی
این شرایط نیازمند اقدامات فوری و انتقال به مراکز درمانی مناسب هستند.
ارجحیت مراقبت را به موارد تهدید کننده حیات بدهید (اسیر احساسات نشوید)
در هنگام کمک رسانی به مصدوم یا بیمار، ارزیابی محیط و حفظ امنیت خود و مصدوم اهمیت بالایی دارد. اولویت با رسیدگی به آسیب های تهدید کننده حیات است، مانند مشکلات در راه هوایی، تنفس، و گردش خون.
در صورتی که خطرات جانی وجود داشته باشد (مانند آتش سوزی یا ریزش آوار)، باید مصدوم را به سرعت به محیط امن منتقل کرده و سپس اقدامات درمانی را انجام داد.
در هر موقعيت اورژانسي بايد با حفظ آرامش و تمركز به اولويت هاي تهديد كننده حيات به نجات مصدوم پرداخت.

در ارزیابی اولیه، توجه به مشکلات تهدید کننده حیات اولویت دارد. اگر تنفس مختل شده باشد، باید ابتدا آن را برقرار کرد و سپس به سایر مشکلات مانند خونریزی پرداخت. اگر چند نفر در کمک رسانی حضور دارند، اقدامات همزمان ممکن است.
در هر موقعیت اضطراری، با حفظ آرامش و تمرکز، باید ابتدا به مشکلات تهدید کننده حیات رسیدگی شود، زیرا بدون رفع این مشکلات، سایر اقدامات بی فایده خواهد بود.
- لمون باتل: اگر به دنبال راه حلی برای کاهش چربی های اضافی هستید، درمان های جدید مثل لمون باتل میتوانند گزینه های جالبی برای شما باشند که در مواقعی نیاز به تغییرات سریع دارند، کمک کننده باشند.
اصول حفاظت فردي الزام یا اختیار
هنگام کمک رسانی به مصدوم، حفاظت از خود و مصدوم در برابر خطرات الزامی است. شستن دست ها و استفاده از دستکش های یک بار مصرف برای جلوگیری از انتقال عفونت ضروری است. اگر احتمال تماس با خون یا ترشحات بدن وجود دارد، حتماً باید قبل از نزدیک شدن به مصدوم، همیشه دستکش بپوشید. برای جلوگیری از انتقال عفونت، باید فرض کرد که تمام ترشحات بدن و خون آلوده هستند. لبه دستكش ديگر را با دست داراي دستكش گرفته و بر روي دست خود بكشيد. توجه كنيد كه دست داراي دستكش به پوست برخورد نكند.

دقت كنيد كه در حين پوشيدن دستكش، دستهايتان به قسمت هاي اصلی دستكش برخورد نكند.
همچنین در مورد عفونت های منتقله از راه هوا، امدادگر باید از ماسک استفاده کرده و مراقب باشد که هنگام درمان مصدوم، بر روی زخم ها عطسه یا سرفه نکند. حفظ این اصول برای کاهش خطر انتقال عفونت بسیار مهم است.
- شربت برم هگزین: گاهی اوقات مشکلات تنفسی یا سرفه های شدید نیاز به داروهایی دارند که بتوانند کمک کنند تا راحت تر نفس بکشید. شربت برم هگزین یکی از این دارو هاست که در چنین شرایطی استفاده میشود.
روش درست شستن دستها
مراحل شستن صحيح دستها در شكل هاي زير به ترتيب نمايش داده شده است.

ابتدا دستان خود را زير شير آب خيس كنيد. يك قطعه صابون را در كف دست خود قرار داده و دستان خود را به هم بماليد. یا از صابون های مایع استفاده کنید و به مقدار کافی در دستان خود بریزید.
کف هر دو دست را به هم بمالید و سپس بین انگشتان هر دو دست را با دقت بشویید. دست ها را تا مچ شستشو دهید و بعد زیر ناخن های هر دو دست را سعی کنید تا حد ممکن تمیز کنید و انگشتان خود را در هم قفل كرده و صابون را در بين انگشتان بماليد. و در نهایت آبکشی نمایید و مراقب باشید با شیر آب یا سایر اشیا و لباس خود برخوردی نداشته باشد.
چهار ستون کمک های اولیه
مطلب به چهار ستون اصلی تقسیم شده است: امدادگر، مصدوم یا بیمار، صحنه حادثه، وسایل و تجهیزات کمک های اولیه. در ادامه هر ستون به صورت خلاصه توضیح داده شده است:
1. امدادگر:
- تعریف و ویژگی های امدادگر:
- امدادگر کسی است که آموزش های لازم در زمینه کمک های اولیه را دیده و قادر به تشخیص، ارزیابی و تعیین اولویت ها در موقعیت های مختلف است.
- ویژگی های برتر امدادگر شامل اراده و انگیزه کمک به دیگران، آگاهی از کمک های اولیه، خلاقیت، سرعت در تصمیم گیری، خونسردی و اعتماد به نفس می باشد.
- امدادگر باید در کمک رسانی به مصدومین و کنترل صحنه حادثه مهارت داشته باشد و در صورت نیاز، مسئولیت را به افراد ماهرتر واگذار کند.
- آموزش و تمرین:
- هر فردی با علاقه و اشتیاق می تواند با گذراندن دوره های مقدماتی و عملی به مهارت های لازم در کمک های اولیه دست یابد.
- شناخت توانایی ها و محدودیت های خود برای امدادگر بسیار مهم است تا از انجام اقدامات نادرست و خطرناک جلوگیری کند.
- مدیریت استرس:
- امدادگر باید بتواند استرس های ناشی از حوادث را مدیریت کرده و در صورت نیاز از روانشناس یا روانپزشک کمک بگیرد.
2. مصدوم یا بیمار:
- تعریف مصدوم:
- مصدوم به فردی گفته می شود که به دلیل بروز مشکل طبی، حادثه یا تصادف نیاز به کمک دارد.
- مواجهه با مصدوم:
- اولین وظیفه امدادگر پس از اطمینان از ایمنی صحنه حادثه، بررسی وضعیت تهدید کننده حیات مصدوم است.
- اگر وضعیت تهدید کننده حیات وجود نداشت، باید ارزیابی ثانویه انجام شود.
- ارتباط با مصدوم:
- امدادگر باید با مصدوم به گونه ای ارتباط برقرار کند که اعتماد او را جلب کرده و احساس امنیت و آرامش را در وی ایجاد کند.
- استفاده از زبان ساده، گوش دادن فعال و توجه به احساسات مصدوم از اهمیت ویژه ای برخوردار است.
3. صحنه حادثه
محل وقوع حادثه، یکی دیگر از ارکان اساسی در کمک های اولیه است. امدادگر باید پیش از هر اقدامی، ایمنی صحنه را بررسی کرده و از خطرات احتمالی جلوگیری کند. اقدامات کلیدی در این بخش شامل موارد زیر است:
- ارزیابی خطرات محیطی (مانند آتش سوزی، گازهای سمی، یا ترافیک).
- تأمین ایمنی خود و دیگران پیش از نزدیک شدن به مصدوم.
- مشخص کردن منطقه ای امن برای انجام اقدامات کمک های اولیه.
- همکاری با سایر افراد حاضر در صحنه و هماهنگی با نیروهای امدادی.
4. وسایل و تجهیزات کمک های اولیه
ابزارها و تجهیزات ضروری، ستون مهمی در ارائه کمک های اولیه به شمار میروند. داشتن یک جعبه کمک های اولیه که به خوبی تجهیز شده باشد، میتواند در شرایط بحرانی نجاتبخش باشد. محتویات این جعبه عبارت اند از:
- بانداژ، گاز استریل، و چسب زخم برای کنترل خونریزی و پانسمان زخم ها.
- محلولهای ضدعفونی کننده برای پاکسازی زخم ها.
- داروهای اضطراری مانند مسکن ها و قرص های ضد حساسیت.
- ابزارهایی مانند قیچی، پنس، و دستکش یکبار مصرف.
- دفترچه راهنمای کمک های اولیه برای راهنمایی در شرایط خاص.
اصول کلی در کمک های اولیه:
- حفظ آرامش: در شرایط اورژانسی، حفظ خونسردی و کنترل احساسات بسیار مهم است. به یاد داشته باشید که اضطراب و ترس می توانند قدرت تصمیم گیری و عملکرد شما را مختل کنند. چند نفس عمیق بکشید و سعی کنید افکار خود را کنترل کنید.
- کمک گرفتن از دیگران: در مواقع اضطراری، از دیگران بخواهید کارهایی مانند تماس با اورژانس، آوردن جعبه کمک های اولیه، یا ایجاد یک محیط امن برای مصدوم را انجام دهند.
- ثبت و یادآوری شواهد: مدت زمان رویدادها، تغییرات در وضعیت مصدوم، و هرگونه اطلاعات ضروری را یادداشت کنید. این اطلاعات باید به پرسنل اورژانس تحویل داده شوند.
- مراقبت از مصدوم و متعلقات: اطمینان حاصل کنید که وسایل شخصی مصدوم همیشه در کنار او باشد و در صورت نیاز به بررسی وسایل، این کار را با احتیاط انجام دهید.
- ارزیابی ایمنی صحنه: قبل از هر اقدامی، ایمنی خود و دیگران را ارزیابی کنید. مخاطرات بالقوه مثل مواد شیمیایی، برق، و آتش سوزی را شناسایی و از اقدامات محافظتی استفاده کنید.
ایجاد منطقه ایمن و کمک به مصدوم:
- حذف عوامل خطر: در صورت وجود عوامل خطر زا مانند ماشین روشن یا ساختمان در حال سوختن، ابتدا باید این عوامل را حذف کرد. اگر نمی توان این عوامل را فوراً حذف کرد، باید مصدوم را به محلی امن منتقل کرد.
- اطمینان از ایمنی خود: از لباس های مخصوص و تجهیزات ایمنی استفاده کنید. اگر محیط ایمن نیست، به اورژانس 115 تماس بگیرید و منتظر بمانید.
- مدیریت صحنه حوادث جاده ای: اتومبیل خود را دور از محل حادثه پارک کنید و از چراغ های چشمک زن و مثلث های اخطار استفاده کنید. اطمینان حاصل کنید که خودرو آسیب دیده خاموش و پایدار است.
- مقابله با آتش سوزی: آتش را با خنک کردن، حذف اکسیژن یا حذف مواد سوختنی کنترل کنید. در صورت امکان افراد را به آرامش از ساختمان خارج کنید. از آسانسور استفاده نکنید و به ساختمان در حال سوختن باز نگردید.
- برخورد با برق گرفتگی: در صورت برق گرفتگی، فرد مصدوم را از منبع برق دور کنید. جریان های برق می توانند باعث اسپاسم عضلانی و قفل شدن دست به منبع برق شوند که خطرناک است. از تماس مستقیم با فردی که دچار برق گرفتگی شده، اجتناب کنید.
- اقدامات پس از حادثه: پس از رسیدن پرسنل اورژانس، باید اطلاعات لازم را به آنها بدهید و از دستورات آنها پیروی کنید. همچنین حریم خصوصی مصدوم را رعایت کنید و از دادن اطلاعات نادرست به بستگان مصدوم خودداری کنید.
- برق گرفتگی:
- مراقبت ها: هرگز به مصدوم در تماس با منبع برق دست نزنید. از وسایل غیر فلزی برای قطع برق استفاده کنید. پس از قطع جریان برق، اگر مصدوم بی هوش است، فوراً عملیات احیا را آغاز کنید.
- ولتاژ بالا: تماس با برق ولتاژ بالا معمولاً کشنده است. افراد حاضر در صحنه باید حداقل 18 متر از منبع برق فاصله بگیرند.
- ولتاژ پایین: برق گرفتگی در خانه ها و کارگاه ها می تواند خطرناک باشد. از کار با وسایل برقی با دست های خیس یا در محیط مرطوب پرهیز کنید.
- صاعقه زدگی:
- ولتاژ صاعقه می تواند از 200,000 تا 500,000 ولت باشد و موجب آسیب های جدی شود. پس از صاعقه زدگی، ممکن است قربانی به ایست قلبی دچار شود و نیاز به احیای قلبی-ریوی باشد.
- غرق شدگی:
- اقدامات: قربانی غرق شده را به گونه ای از آب خارج کنید که سر او پایین تر از قفسه سینه قرار گیرد تا از ورود آب به راه هوایی جلوگیری شود. پس از خارج کردن، تنفس قربانی را بررسی کنید و در صورت لزوم، احیا را آغاز کنید.
- جعبه کمک های:
- جعبه کمک های باید شامل مواردی مانند چسب زخم، پانسمان استریل، دستکش یک بار مصرف، باندها، قیچی، محلول ضدعفونی کننده و سایر وسایل ضروری باشد. این جعبه باید در محیطی خشک نگهداری و به طور منظم بررسی شود.
كمک هاي اوليه زنجیره اقدامات نجات بخش
1. پیشگیری و آمادگی:
- شناسایی خطرات بالقوه و کاهش آنها.
- اطمینان از دسترسی به تجهیزات و آگاهی از سرویس های اورژانس.
- غلبه بر موانع کمک رسانی مانند واگذاری مسئولیت به دیگران.
2. تشخیص سریع موقعیت اورژانسی:
- آگاهی از احساسات خود و توجه به موقعیت های نیازمند کمک.
- نادیده نگرفتن وضعیت های اورژانسی حتی اگر دیگران واکنش نشان نمی دهند.
3. ارزیابی صحنه:
- بررسی ایمنی صحنه برای خود و مصدوم.
- جستجوی علت حادثه و مکانی امن برای کمک رسانی.
- استفاده از کمک های دیگران در صحنه.
4. ارزیابی مصدوم یا بیمار:
- صحبت با مصدوم و همدردی با او.
- شناسایی مشکلات تهدید کننده حیات و اقدام سریع برای رفع آنها.
- بررسی سطح هوشیاری و شناسایی علائم آسیب احتمالی.
5. اقدامات مربوط به کمک های اولیه:
- برنامه ریزی اقدامات بر اساس اولویت و وخامت وضعیت.
- ارزیابی و درخواست کمک های بیشتر.
- تکرار ارزیابی مصدوم تا رسیدن کمک های تخصصی.
درخواست کمک:
- ارزیابی نوع کمک مورد نیاز و تماس با اورژانس پیش بیمارستانی.
- ارائه اطلاعات دقیق به اورژانس و حفظ آرامش در هنگام تماس.
بازتوانی خود:
- آگاهی از واکنش های خود به استرس و صحبت با فردی معتمد.
- اجتناب از سرزنش خود و مشورت با متخصص در صورت لزوم.
مراقبت های فوری پزشکی:
- واگذاری مراقبت به پرسنل اورژانس پس از رسیدن آنها.
- تبعیت از دستورات تیم درمانی و ماندن در صحنه تا زمانی که اجازه ترک داده شود.
این مراحل به بهبود نتایج درمانی برای مصدومان یا بیماران کمک می کند.
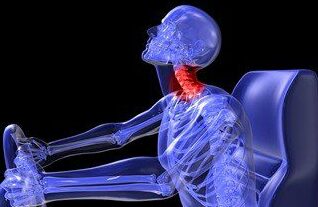
هر مصدوم سوانح رانندگي را داراي آسيب گردن در نظر بگيريد لذا سر و گردن را تا زمان رسيدن كمک ثابت نگه داريد و روي گوشها را براي شنيدن صدا توسط مصدوم نپوشانيد.
از يكي از ناظرين درخواست نماييد تا در دو سمت محل حادثه مثلث هاي خطر را قرار دهد. همچنين به فردي كه چنين اقدامي را انجام ميدهد تذكر دهيد كه مراقب ساير وسايل نقليه عبوري باشد.
ساختار و عملکرد دستگاه تنفس و گردش خون
ساختار و عملکرد دستگاه تنفس
- آناتومی دستگاه تنفس: دستگاه تنفس شامل راه های عبور هوا و ریه ها است که اکسیژن را به بدن می رساند. این راه ها شامل بینی، دهان، حلق، حنجره، نای، نایژه ها و انشعابات آنها در ریه ها است.
- تقسیم بندی دستگاه تنفس: دستگاه تنفس به سه قسمت فوقانی (دهان و بینی)، میانی (حلق و حنجره) و تحتانی (نای و نایژه ها) تقسیم می شود.
- شرایط ایجاد کننده انسداد راه هوایی: انسداد راه هوایی می تواند به علت ورود جسم خارجی یا کاهش سطح هوشیاری رخ دهد. در این حالت ها، مانور های خاصی برای باز کردن راه هوایی انجام می شود.
- تهویه: فرآیندی است که در آن هوا به ریه ها وارد و از آن ها خارج می شود. تعداد تنفس نرمال حدود ۱۲ تنفس در دقیقه است.
ساختار و عملکرد دستگاه گردش خون
- آناتومی و فیزیولوژی دستگاه قلبی عروقی: دستگاه گردش خون شامل قلب و رگ ها است. قلب چهار حفره دارد: دو دهلیز و دو بطن.
- حفرات قلب: بطن راست و چپ خون را پمپ می کنند. دهلیز ها خون را دریافت و به بطن ها منتقل می کنند.
- رگ ها: شامل سرخرگ ها، سیاهرگ ها و مویرگ ها هستند. سرخرگ ها خون اکسیژن دار را از قلب به بافت ها می رسانند و سیاهرگ ها خون کم اکسیژن را به قلب باز می گردانند.
ارست:
ایست قلبی و تنفسی: تعریف، علل و پیامدها
ایست قلبی چیست؟
ایست قلبی به دلیل اختلال الکتریکی در قلب رخ می دهد که باعث توقف عملکرد قلب و عدم خون رسانی به اندام های حیاتی مانند مغز می شود.
ایست تنفسی چیست؟
ایست تنفسی به اختلال در روند طبیعی تنفس اشاره دارد که ممکن است به صورت تنفس های بریده بریده و سطحی باشد و باعث کاهش اکسیژن رسانی به خون شود.
علت ایست قلبی یا تنفسی:
- بزرگسالان: معمولاً ایست قلبی ناشی از حمله قلبی یا آریتمی های خطرناک است که منجر به ایست تنفسی می شود.
- کودکان: اغلب ابتدا ایست تنفسی رخ می دهد و سپس به دلیل کمبود اکسیژن، ایست قلبی نیز اتفاق می افتد.
پیامدهای ایست قلبی:
در صورت عدم بازگشت جریان خون طی ۵ دقیقه، سلول های مغز آسیب غیرقابل برگشت می بینند که ممکن است به مرگ منجر شود.
تاثیر فشردن قفسه سینه و تنفس کمکی:
فشردن قفسه سینه جریان خون کمکی را فراهم می کند و تنفس کمکی اکسیژن مورد نیاز برای زنده نگه داشتن قربانی را تأمین می کند، که این دو اقدام حیاتی در احیای قلبی-ریوی هستند.
تشخیص شرایط لازم برای شروع احیا
اهمیت تشخیص زمان شروع احیا:
تشخیص سریع ایست قلبی یا تنفسی برای آغاز احیا و فعال سازی اورژانس ضروری است. تأخیر در تشخیص می تواند باعث شکست عملیات احیا شود.
چه کسی نیازمند احیا است؟
افرادی که تنفس طبیعی ندارند و به تحریکات پاسخ مناسبی نمیدهند، نیاز به احیا دارند.
مفهوم تنفس طبیعی:
تنفس طبیعی شامل دم و بازدم با تعداد و عمق مناسب است که باعث حرکت قابل مشاهده قفسه سینه می شود. اگر تنفس سطحی و نامنظم باشد و قفسه سینه حرکت نکند، تنفس مؤثر نیست.
مفهوم پاسخ به تحریکات:
بیماری که به صدا زدن یا تحریک لمسی پاسخ می دهد (مثلاً حرکت، صحبت کردن، یا تنفس طبیعی) در حالت هشیار است. تحریک شامل صدا زدن بلند یا ضربه زدن آرام به شانه است.
آیا نیاز به چک نبض برای شروع احیا هست؟
چک کردن نبض برای افراد غیر آموزش دیده می تواند باعث تأخیر شود، بنابراین بر اساس عدم تنفس طبیعی و عدم پاسخ به تحریکات، باید احیا را آغاز کرد.
چه کسی نیاز به احیا ندارد؟
فردی که تنفس طبیعی دارد، حتی اگر پاسخ دهی نداشته باشد، نیاز به احیا ندارد اما ممکن است به کمک نیاز داشته باشد و باید به وضعیت ریکاوری منتقل شود.
شرایطی که احیا قابل انجام نیست یا بی فایده است:
- ایمنی امدادگر: اگر صحنه خطرناک باشد و امدادگر در معرض آسیب باشد.
- نشانه های مرگ غیرقابل برگشت: مثل قطع سر، خشک شدن بدن، یا متلاشی شدن بدن.
- خستگی شدید امدادگر: اگر امدادگر تنها باشد و بیش از حد خسته شود.
توالی اقدامات احیا
اهمیت توالی و تاثیر آن در بقا:
انجام سریع و متوالی اقدامات احیا (توالی احیا) می تواند شانس بقا را تا بیش از 70 درصد افزایش دهد. این توالی شامل فشردن قفسه سینه و تنفس کمکی است و انجام سریع و دقیق آن بسیار حیاتی است.
مراحل توالی احیا:
- بررسی ایمنی صحنه: اطمینان از ایمنی صحنه برای حفاظت از امدادگر و قربانی ضروری است. از ورود به صحنه خطرناک اجتناب کنید.
- بررسی پاسخ دهی قربانی و شرایط نیازمند احیا:
- پاسخ دهی: با صدا زدن و ضربه زدن به شانه قربانی، سطح پاسخگویی را بررسی کنید.
- تنفس: اگر قربانی تنفس طبیعی ندارد یا تنفس او غیرموثر است، احیا را آغاز کنید.
- درخواست کمک و آوردن دستگاه شوک خودکار (AED):
- اگر تنها هستید، ابتدا با اورژانس تماس بگیرید و سپس به قربانی برگردید. در صورت حضور ناظرین، درخواست کمک و AED کنید.
- قرار دادن قربانی در وضعیت مناسب احیا:
- قربانی باید روی سطح سفت و در حالت طاقباز قرار گیرد. اگر آسیب ستون فقرات مشکوک است، ثابت نگه داشتن گردن مهم است.
- توجه به ثابت سازی ستون فقرات:
- در شرایط آسیب دیدگی احتمالی ستون فقرات، از حرکت دادن قربانی اجتناب کنید.
- شروع سیکل های احیا:
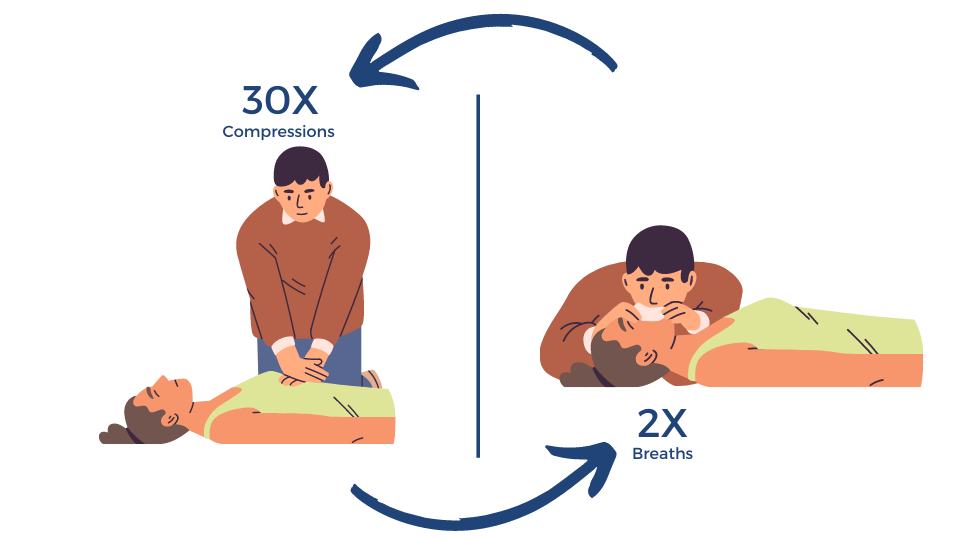
- فشردن قفسه سینه: 30 بار فشردن قفسه سینه با عمق و سرعت مناسب.
- تنفس کمکی: 2 تنفس دهان به دهان.
- این سیکل ها باید به تعداد 5 بار (تقریباً 2 دقیقه) ادامه یابد. اگر دو امدادگر وجود دارد، یکی فشردن قفسه سینه و دیگری دادن تنفس را انجام می دهد.
- ارزیابی مجدد و راهنمای ادامه احیا:
- به طور مرتب وضعیت قربانی را بررسی کنید. اگر تنفس و هوشیاری به حالت طبیعی برگشت، احیا را متوقف کرده و قربانی را به وضعیت ریکاوری (به خودآیی) قرار دهید.
- اگر وضعیت بهبود نیافت، احیا را ادامه دهید تا رسیدن پرسنل اورژانس.
- احیا دو نفره در مقایسه با احیا یک نفره:
- در احیای دو نفره، امدادگران هر دو دقیقه تغییر وظیفه می دهند تا خستگی کاهش یابد و کیفیت احیا حفظ شود.
این توالی دقیق و سریع از اقدامات احیا برای افزایش شانس زنده ماندن قربانی ضروری است.
فشردن قفسه سینه در احیا
نحوه انجام فشردن قفسه سینه در بالغین:
- محل فشار: بر روی نیمه تحتانی استخوان جناغ (استرنوم).
- ویژگی ها: فشردن ها باید با سرعت 100 تا 120 بار در دقیقه و عمق 5 تا 6 سانتی متر انجام شود. بعد از هر فشردن، باید اجازه داده شود قفسه سینه به حالت اولیه برگردد.
- توجه: برای حفظ کیفیت، فشردن قفسه سینه باید با کمترین توقف ادامه یابد و تعویض امدادگران هر 2 دقیقه توصیه می شود.
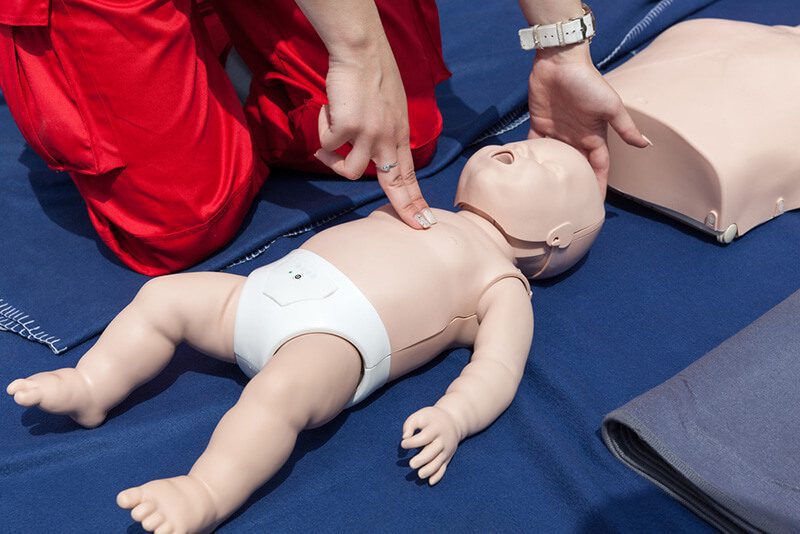
نحوه انجام فشردن قفسه سینه در شیرخواران:
- سرعت و عمق: 100 تا 120 بار در دقیقه. عمق مناسب فشردن برای شیرخواران حدود 4 سانتی متر و برای کودکان بزرگ تر حدود 5 سانتی متر است.
- روش:
- دو دست: شست ها را بر روی استرنوم قرار دهید و فشار دهید.
- دو انگشت: برای شیرخواران کوچک، از نوک دو انگشت استفاده کنید.
- ویژگی ها: رعایت عمق و سرعت مناسب فشردن، بازگشت قفسه سینه به حالت اولیه، و جلوگیری از وقفه های غیر ضروری.
احیا فقط با فشردن قفسه سینه:
- تأثیر: انجام فشردن قفسه سینه به تنهایی بهتر از توقف احیا است. اگر قادر به انجام تنفس کمکی نیستید، ادامه فشردن قفسه سینه توصیه می شود.
عوارض قابل انتظار در حین فشردن قفسه سینه:
- استفراغ: اگر محتویات معده خارج شد، قربانی را به یک سمت بچرخانید و سپس ادامه احیا را آغاز کنید.
- شکستگی دنده ها: ممکن است شکستگی دنده ها رخ دهد، اما این مسأله نباید باعث توقف احیا شود.
نحوه انجام فشردن قفسه سینه در زنان باردار:
- روش: قربانی را به حالت طاقباز قرار دهید و شکم را به سمت چپ جابه جا کنید. اگر امکان پذیر نیست، قربانی را به اندازه 15 تا 30 درجه به سمت چپ بچرخانید و فشردن را آغاز کنید.
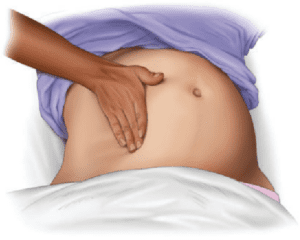
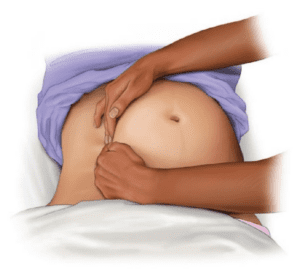
باز کردن راه هوایی و تنفس نجات بخش در کمک های اولیه:
- باز بودن راه هوایی:
- تشخیص باز بودن راه هوایی:
- علائم: قفسه سینه بالا و پایین میرود، جریان هوای بازدمی احساس یا شنیده می شود.
- بررسی: نگاه کردن به قفسه سینه، گوش دادن به صداهای تنفسی، و حس کردن جریان هوا روی گونه ها.
- تشخیص باز بودن راه هوایی:
- باز کردن قسمت های مختلف راه هوایی:
- بخش فوقانی (دهان و بینی):
- تکنیک انگشت متقاطع: با استفاده از انگشتان شست و اشاره دهان را باز کنید و اجسام خارجی را خارج کنید.
- بخش میانی (حلق و حنجره):
- مانور عقب بردن سر و بالا بردن چانه: سر بیمار را به عقب ببرید و چانه را بالا بیاورید تا راه هوایی باز شود.
- مانور بالا کشیدن فک: اگر احتمال آسیب به مهره های گردنی وجود دارد، فک را به سمت بالا بکشید.
- بخش فوقانی (دهان و بینی):
- تنفس نجات بخش:
- روش انجام:
- آماده سازی: اطمینان از باز بودن راه هوایی، عقب بردن سر و بالا بردن چانه، و بستن بینی.
- دمیدن: لب های خود را اطراف دهان بیمار قرار داده و هوا را با قدرت ملایم به دهان بیمار بدمید.
- نظارت: مشاهده بالا رفتن قفسه سینه و زمان بر بودن تنفس.
- روش انجام:
- روش های مختلف تنفس نجات بخش:
- دهان به دهان: در حالت عادی استفاده می شود.
- دهان به بینی: در صورت وجود مشکل با دهان، یا در شیرخواران.
- استفاده از وسایل حائل: برای جلوگیری از انتقال بیماری، مانند ماسک محافظ.
- جایگاه تنفس در توالی اقدامات احیا:
- در بالغین: پس از 30 فشردن قفسه سینه، 2 تنفس نجات بخش داده می شود.
- در احیا دو نفره: هر 2 دقیقه تیم امدادگر ها باید وظایف خود را تعویض کنند.
- در کودکان و شیرخواران: نسبت فشردن قفسه سینه به تنفس نجات بخش همان 30 به 2 است و ممکن است از تنفس دهان به بینی و دهان استفاده شود.
- پایان تنفس نجات بخش:
- متوقف کردن تنفس: زمانی که تنفس طبیعی بیمار به طور خود به خودی برگردد یا تیم احیا حاضر شود و ادامه عملیات را برعهده بگیرد.
ارزیابی مداوم در عملیات احیا در کمک های اولیه:
- زمان های ارزیابی:
- در شروع احیا: برای تعیین نیاز به شروع احیا، با بررسی سطح پاسخ دهی و تنفس قربانی.
- بعد از هر سیکل 5 تایی 30 به 2: برای ارزیابی نیاز به ادامه احیا، شامل چک تنفس و هوشیاری، و آنالیز ریتم با AED.
- بعد از وقوع بازگشت گردش خون خودبخودی: برای اطمینان از پایدار بودن وضعیت قربانی و استمرار ارزیابی وضعیت تنفس و هوشیاری.
- ادامه یا خاتمه عملیات احیا:
- ادامه احیا تا زمانی که:
- قربانی به تیم پیشرفته احیا تحویل داده شود.
- شرایطی که امدادگر قادر به ادامه احیا نباشد، مانند خستگی شدید یا محیط ناامن.
- تشخیص موفقیت آمیز بودن احیا: با بازگشت مناسب پمپاژ قلب و تنفس مؤثر.
- ادامه احیا تا زمانی که:
- اقدامات بعد از احیا موفق:
- وضعیت ریکاوری:
- بیمار را به وضعیت ریکاوری (به خودآیی) قرار دهید، به جز در موارد آسیب ستون فقرات.
- ادامه ارزیابی وضعیت تنفس و هوشیاری.
- تنظیم شرایط محیطی (گرما، سرما، رطوبت).
- وضعیت ریکاوری:
- زمانی که پرسنل اورژانس می رسند:
- اطلاع رسانی درباره اقدامات انجام شده، زمان آغاز احیا و بازگشت گردش خون.
- مدیریت استفراغ پس از احیا:
- در وضعیت ریکاوری: پاک کردن ترشحات و اطمینان از باز بودن راه هوایی.
- در غیر این صورت: گرداندن بیمار به سمت خود و خارج کردن محتویات استفراغ با احتیاط.
روش قرار دادن بیمار در وضعیت ریکاوری:
- زانو زدن کنار بیمار.
- خم کردن و قرار دادن دست بیمار به سمت خود.
- خم کردن زانو و چرخاندن بیمار به سمت خود.
- اطمینان از تنفس مؤثر و ماندن کنار بیمار تا رسیدن پرسنل اورژانس.
احیا در شرایط خاص در کمک های اولیه:
- ایست قلبی در بارداری:
- وضعیت قرارگیری: در صورتی که رحم بالاتر از ناف باشد، بیمار باید به پهلوی چپ با زاویه 15 تا 30 درجه قرار گیرد و در صورت عدم موفقیت، شکم را به سمت چپ هل دهید.
- اقدامات: توالی احیا مشابه افراد غیر باردار است، اما مراقب وضعیت رحم و وضعیت مادر و جنین باشید.
- استفاده از AED: منعی ندارد و نحوه استفاده مشابه است.
- هیپوترمی (کاهش دمای بدن):
- مراقبت های اولیه: لباس های خیس را درآورید، بیمار را از محیط سرد خارج کنید و به گرم کردن فعال او بپردازید.
- احیا: ادامه اقدامات احیا حتی در دمای پایین بدن ضروری است. ضربان قلب و تنفس ممکن است به سختی قابل ارزیابی باشد. گرما درمانی باید سریعاً شروع شود و شوک های بعدی تنها پس از گرم شدن بیمار مفید خواهند بود.
- غرق شدگی:
- اقدامات: احیا باید فوراً بعد از خروج از آب شروع شود. تنفس نجات بخش با حداکثر سرعت ممکن ضروری است. فشردن قفسه سینه به تنهایی برای خارج کردن آب آسپیره شده نیست و استفاده از AED پس از خشک کردن بیمار صورت می گیرد.
- توالی: در افراد حرفه ای مانند نجات غریق، احیا با تنفس نجات بخش (ABC) شروع می شود.
- ایست قلبی در شوک الکتریکی و صاعقه زدگی:
- آسیب ها: آسیب های ناشی از برق گرفتگی و صاعقه بیشتر به علت تبدیل انرژی الکتریکی به گرمایی است. در شوک الکتریکی و صاعقه زدگی، اولین اقدام ایمنی خود و محیط است.
- اقدامات: برق محل را قطع کنید، لباس های سوخته و کمر بند بیمار را خارج کنید و توالی احیا را ادامه دهید. توجه به پایداری ستون فقرات ضروری است.
- ایست قلبی یا تنفسی ناشی از مسمومیت با اوپیوئیدها (تریاک):
- اقدامات: احیا باید بدون وقفه ادامه یابد. نالوکسان باید طبق دوز و مسیر توصیه شده استفاده شود. اگر قربانی به نالوکسان پاسخ دهد، تا رسیدن اورژانس به ارزیابی و مراقبت از قربانی ادامه دهید.
- علائم بارداری: اگر به تازگی متوجه تغییراتی در بدن خود شده اید، شناخت علائم بارداری میتواند به شما کمک کند تا تصمیم های درستی بگیرید.
برخورد با ورود جسم خارجی به راه هوایی:
- وضعیت بیمار:
- هوشیار و توانایی سرفه: بیمار را تشویق به سرفه کنید.
- هوشیار و عدم توانایی سرفه: مانور های خروج جسم خارجی (مانور هایملیخ) را انجام دهید.
- کاهش هوشیاری یا چاقی/بارداری: از فشار بر قفسه سینه استفاده کنید.
- کودکان و شیرخواران زیر یک سال: از فشار شکمی پرهیز کرده و از ضربات پشت و فشردن قفسه سینه استفاده کنید.
- اقدامات برای بیمار هوشیار با توانایی سرفه:
- سرفه: تشویق به سرفه و مراقبت.
- عدم سرفه: مانور هایملیخ یا فشار بر قفسه سینه بسته به وضعیت بیمار.
- اقدامات برای بیمار غیر هوشیار یا بی تحرک:
- فشردن قفسه سینه و تنفس کمکی: اگر بیمار بی هوش است، عملیات احیا را شروع کنید و فشردن قفسه سینه و تنفس نجات بخش را به ترتیب انجام دهید.
- ملاحظات خاص:
- مادر باردار یا چاق: از فشار شکمی پرهیز کرده و از فشار بر قفسه سینه استفاده کنید.
- شیرخواران زیر یک سال: از ضربات پشت و فشار قفسه سینه به روش های خاص استفاده کنید.
- روش های احیا:
- برای فرد بی هوش: فشردن قفسه سینه را با سرعت 100-120 بار در دقیقه و عمق 5-6 سانتیمتر انجام دهید و پس از هر 30 فشردن، 2 تنفس نجات بخش بدهید.
- استفاده از AED: در صورت موجود بودن، دستگاه را روشن کرده و طبق دستورات آن عمل کنید.
اصول ایمنی و مکانیسم آسیب در مراقبت پیش بیمارستانی:
- حفظ امنیت: همیشه امنیت خود، همکاران و مصدومین را در نظر داشته باشید. از کمک متخصصین مانند آتش نشانی در شرایط خطرناک استفاده کنید و از تجهیزات محافظتی مثل دستکش و ماسک استفاده کنید.
- اطلاع رسانی: سریعاً نیاز به کمک گروه های دیگر را تشخیص دهید و آنها را مطلع کنید.
- مکانیسم آسیب: با بررسی مکانیسم آسیب، شدت آن را تخمین بزنید تا کمک بهتری ارائه دهید.
- ارزیابی اولیه: فوراً ارزیابی اولیه بیمار را برای شناسایی و رفع شرایط تهدید کننده حیات آغاز کنید.
- بی حرکت سازی: در آسیب های نخاعی، بی حرکت سازی فوری و موثر انجام دهید. تا آماده شدن کالر گردنی یا بک برد، گردن بیمار را با دست حمایت کنید.
- راه هوایی: راه هوایی مطمئن را برای بیمار فراهم کنید و در صورت نیاز از اکسیژن با فشار مثبت استفاده کنید.
- کنترل خونریزی: خونریزی را با فشار مستقیم یا تورنیکه کنترل کنید.
- کنترل دما: مراقب افت دمای بدن مصدوم باشید.
- استفاده از لباس ضد شوک: در صورت افت فشار خون سیستولیک به زیر 90 میلی متر جیوه یا احتمال شکستگی لگن، از لباس ضد شوک استفاده کنید.(جهت اطلاعات بیشتر در مورد لباس های ضد شوک کلیک کنید./ لباس ضد شوک زنان باردار)
- انتقال سریع: بیمار بدحال را در مدت زمان کوتاه به مرکز درمانی مناسب منتقل کنید.
- اطلاعات ضروری: اطلاعات لازم از بیمار و شاهدین حادثه را جمع آوری کنید و در صورت امکان ارزیابی ثانویه را آغاز کنید.
خطرات و آسیب های احتمالی:
- تصادف وسایل نقلیه موتوری: سرعت و شدت آسیب ها وابسته به نوع تصادف (از روبرو، از پشت، از پهلو، چپ کردن) است. استفاده از کمربند ایمنی و ایربگ اهمیت دارد.
- سقوط: شدت آسیب به ارتفاع و سطحی که بیمار بر آن سقوط کرده بستگی دارد. آسیب های جدی ممکن است به اعضای داخلی و ستون فقرات وارد شود.
- بالیای طبیعی و غیرطبیعی: بلایای طبیعی مانند سیل و زلزله یا جنگ ها می توانند باعث آسیب های متعدد و نیاز به تجهیزات خاص شوند.
- آسیب های نافذ: آسیب هایی مانند بریدگی ها و زخم های ناشی از چاقو و گلوله. زخم های گلوله معمولاً شدیدتر هستند و نیاز به مراقبت ویژه دارند.
- انفجار: آسیب ها به سه مرحله تقسیم می شود: آسیب های ناشی از فشار موج انفجار، اجسام پرتاب شونده، و پرتاب شدن مصدوم. آسیب های مرحله اول می تواند پنهان و کشنده باشد.
در هر مورد، بررسی دقیق مکانیسم آسیب و رعایت اصول ایمنی برای ارائه کمک های اولیه مؤثر ضروری است.
مدیریت در صحنه
مدیریت صحنه حادثه به اصول کلیدی و اقداماتی نیاز دارد که می تواند به بهبود پاسخ و کاهش آسیب ها کمک کند. این اصول شامل شناسایی خطرات، اقدام به موقع و مدیریت مناسب است. در ادامه، خلاصه ای از نکات کلیدی مدیریت صحنه حادثه ارائه شده است:
کلیات مدیریت صحنه:
- شناسایی خطرات:
- شناسایی خطرات بالقوه و تهیه لیست خطرات ممکن در هر منطقه، از جمله خطرات جغرافیایی، صنعتی و راهبردی.
- توجه به ایمنی خود و دیگران و بررسی عوامل خطرناک قبل از شروع امدادرسانی.
- اقدام به موقع:
- تصمیم گیری سریع و آموزش امدادگران برای اقدام به موقع.
- استفاده از مناطق کم خطر برای امدادرسانی.
- مدیریت وضعیت:
- برآورد تعداد مصدومان و نیاز به تیم های تخصصی.
- تماس با اورژانس و ارزیابی نیاز به تجهیزات و نیروی متخصص.
مدیریت صحنه حادثه در موقعیتهای خاص در کمک های اولیه:
- تصادف:
- پارک کردن خودرو در فاصله ای امن.
- روشن کردن چراغ خطر و درخواست کمک از نیروهای آتش نشانی و اورژانس.
- توجه به وضعیت ایمنی خودرو و عدم حرکت دادن مصدومین بدون ضرورت.
- آتش سوزی:
- حفظ خونسردی و خروج سریع از محل.
- کمک به تخلیه ساختمان و تماس با آتش نشانی.
- استفاده از پله های اضطراری و عدم استفاده از آسانسور.
- حوادث برق:
- قطع جریان برق از شبکه اصلی و عدم تماس مستقیم با مصدوم.
- استفاده از تکنیک های احیای قلبی-ریوی (CPR) در صورت نیاز.
- سیل و غرق شدگی:
- عدم ورود به آب اگر شنا بلد نیستید و استفاده از تجهیزات نجات.
- کمک به مصدوم از فاصله امن و استفاده از وسایل شنا یا قایق.
مدیریت استرس:
- استرس یک پاسخ طبیعی به شرایط اضطراری است و می تواند بر روی امداد گران و مصدومین تأثیر بگذارد.
- شناخت واکنش های مختلف به استرس (انکار، تسلیم، خشم، جرأت) و مدیریت مناسب آنها.
- اهمیت حمایت روانی و مشاوره پس از حوادث برای کمک به بهبود وضعیت روانی امدادگران و مصدومین.
مدیریت صحیح صحنه حادثه و پاسخ مناسب به شرایط استرس زا می تواند به بهبود کیفیت امدادرسانی و کاهش آسیب ها کمک کند.
روش های حمل مصدوم در کمک های اولیه
قانون کلی:
- حرکت ندهید مصدوم را تا حضور نیروهای امداد و اورژانس، مگر در مواقع اضطراری که خطر جدی وجود دارد (مثل غرق شدن، آتش، دود، خطر انفجار، یا ساختمان در حال فرو ریختن).
قبل از جابه جایی:
- بررسی کنید که آیا انتقال ضروری است.
- وضعیت آسیب ها و توانایی مصدوم را بسنجید.
- بررسی کنید که آیا وسایل کمکی و کمک رسان وجود دارد.
- اطمینان حاصل کنید که فضای کافی و زمین مسطح است.
- هماهنگی با دیگر امدادگران ضروری است و هر فرد باید وظیفه خود را بداند.
روش های جابه جایی:
- روش کول کردن:
- مناسب برای بیمار هوشیار یا غیر هوشیار (با کمک دیگران).
- قابل استفاده نیست در آسیب های گردن و ستون فقرات.
- روش حمل نی:
- مصدوم را به حالت ایستاده و با پشت به خود قرار دهید.
- دست های مصدوم را بر روی شانه خود قرار داده و به جلو متمایل شوید.
- روش حمل کولی:
- برای مصدومانی که نمی توانند راه بروند و فقط می توانند با بازوها آویزان شوند.
- روش کشیدن با لباس:
- مناسب برای آسیب های ستون فقرات و گردن.
- بسیار خسته کننده و ناتوان کننده در مسافت های طولانی.
- روش کشیدن با پتو:
- استفاده از پتو برای جابه جایی مصدوم با احتیاط.
- روش کشیدن از مچ پا:
- برای مصدومانی که جابه جایی به روش های دیگر دشوار است.
- ممنوع در آسیب های گردن و ستون فقرات.
- روش حمل آغوشی:
- برای مصدومان با جثه کوچک یا کودکان.
- روش حمل به روش آتش نشانی:
- حمل یک نفره و مناسب برای مسافت های طولانی.
- عدم استفاده در صورت شک به آسیب های ستون فقرات.
- روش راه بردن با کمک (حمل عصایی):
- یک یا دو نفره قابل اجرا است.
- از روش دو نفره برای کمک بیشتر استفاده کنید.
- روش دو مچی:
- نیاز به دو امدادگر.
- مناسب برای مصدومان هوشیار و بدون آسیب های جدی.
- روش چهار مچی:
- استفاده از دو امدادگر برای حمل مصدوم به حالت چهارگوش.
- روش زنبوری:
- حمل دو نفره با حمایت سر و گردن و بلند کردن مصدوم از زانو.
- روش صندلی:
- استفاده از صندلی برای جابه جایی مصدوم با کنترل سر و گردن.
- روش حمل زیگزاگی مصدوم:
- نیاز به چند امدادگر.
- جابه جایی مصدوم با حمایت از سر و پا.
وسایل کمکی:
- برانکارد: استفاده از برانکارد استاندارد یا وسایل موقت مانند پتو، لباس، یا طناب برای ساخت برانکارد.
- ساخت برانکارد از پتو و چوب: تا کردن پتو و استفاده از چوب برای ایجاد برانکارد.
- ساخت برانکارد از لباس در کمک های اولیه: استفاده از لباس با وارد کردن تیرک ها بر ای ساخت برانکارد.
ارزیابی مصدوم در اقدامات کمک های اولیه
1. توالی ارزیابی (ABC)
- A: راه هوایی (Airway)
- B: تنفس (Breathing)
- C: گردش خون (Circulation)
آناتومی راه هوایی فوقانی
2. مراحل ارزیابی اولیه در کمک های اولیه
- موقعیت یابی و ایمنی
- بررسی محیط: مطمئن شوید صحنه حادثه ایمن است.
- نزدیک شدن به مصدوم: از روبرو به مصدوم نزدیک شوید تا او شما را ببیند و وحشت نکند.
- ارزیابی پاسخگویی
- پاسخگویی مصدوم: ببینید مصدوم هوشیار است یا خیر. اگر هوشیار نیست، وضعیت تنفس و گردش خون را بررسی کنید.
- تسلیحات پاسخگویی: از مصدوم بخواهید که با شما صحبت کند. این کار به بررسی باز بودن راه هوایی کمک میکند.
- ارزیابی راه هوایی
- باز بودن راه هوایی: بررسی کنید آیا مصدوم قادر به صحبت کردن یا تنفس طبیعی است.
- باز کردن راه هوایی: در صورت نیاز، با تکنیک های مناسب (مانند مانور ژاگ) راه هوایی را باز کنید.
- ارزیابی تنفس
- بررسی تنفس: به قفسه سینه نگاه کنید و ببینید آیا به درستی بالا و پایین می رود.
- کیفیت تنفس: بررسی کنید که تنفس عمیق و منظم است یا خیر. به رنگ پوست و صدای تنفس توجه کنید.
- ارزیابی گردش خون
- نبض: نبض مرکزی (کاروتید) را بررسی کنید. اگر نبض وجود ندارد، فشردن قفسه سینه را آغاز کنید.
- کیفیت نبض: توجه کنید به قدرت و سرعت نبض.
- رنگ و دمای پوست: بررسی کنید که آیا پوست سرد و رنگ پریده است.
- شوک
- تشخیص شوک: بررسی کنید که آیا مصدوم نشانه هایی از شوک دارد (بیقراری، تشنگی، پوست سرد و رنگ پریده).
- درمان شوک: در صورت لزوم، مصدوم را گرم نگه دارید و پاهای او را در شرایط خاص بالا ببرید. در غیر این صورت، ثابت نگه داشتن گردن و بررسی مداوم علائم حیاتی ضروری است.
- خونریزی
- تشخیص خونریزی: جستجوی خونریزی های عمده و ارزیابی شدت آن.
- کنترل خونریزی: استفاده از فشار مستقیم، پانسمان فشاری، و در صورت لزوم تورنیکه برای کنترل خونریزی.
- بررسی خونریزی خاص: مانند خونریزی از گوش، بینی، دهان و فرق سر و اقدام به درمان مناسب.
3. ارزیابی ثانویه
- معاینه جامع: بررسی آسیب های دیگر و کسب تاریخچه پزشکی مصدوم (حساسیت ها، بیماری های قبلی).
- حساسیت و آلرژی: از مصدوم درباره حساسیت ها و بیماری های قبلی بپرسید.
- درخواست کمک: اگر لازم است، از دیگران برای کمک درخواست کنید.
- پیگیری و مراقبت: تا رسیدن پرسنل اورژانس، مراقبت های لازم را ادامه دهید و هر تغییر در وضعیت مصدوم را به روز کنید.
نکات کلیدی
- حفظ ایمنی: همیشه اطمینان حاصل کنید که محیط ایمن است و از تجهیزات حفاظتی استفاده کنید.
- احترام و همدلی: تمام مراحل ارزیابی و درمان را با احترام و همدلی نسبت به مصدوم انجام دهید.
- تماس با اورژانس: در تمام مراحل، در صورت لزوم، فوراً با اورژانس تماس بگیرید و وضعیت را به روز کنید.
ارزیابی ثانویه در کمک های اولیه
ارزیابی ثانویه بعد از ارزیابی و اقدامات اولیه آغاز می شود، زمانی که از پایداری و باز ماندن راه هوایی، برقراری تنفس و کنترل خطرات تهدید کننده دستگاه گردش خون اطمینان حاصل شده است. هدف از این ارزیابی جمع آوری اطلاعات بیشتر در مورد حادثه، شکایات و صدمات مصدوم است.
مراحل ارزیابی ثانویه:
- جمع آوری اطلاعات:
- مصاحبه با مصدوم: اگر مصدوم هوشیار است، اطلاعات لازم را از او کسب کنید. سوالاتی درباره اتفاق، سوابق پزشکی، داروها، حساسیت ها و آخرین وعده غذایی بپرسید.
- بررسی وضعیت پزشکی: اگر مصدوم به بیماری های خاص یا حساسیت های شدید دچار است، از اطلاعات موجود مانند دستبند پزشکی، گردنبند یا کارت بیماری استفاده کنید.
- معاینه بدنی:
- معاینه از سر تا پا: از تمامی حواس خود برای معاینه استفاده کنید: دیدن، شنیدن، لمس کردن و بوئیدن.
- مشاهده علائم ظاهری: به دنبال تورم، خونریزی، تغییر رنگ و تغییر شکل بگردید.
- بررسی سطح هوشیاری: وضعیت هوشیاری مصدوم را ارزیابی کنید و در صورت نیاز، اقدامات احیای پایه را آغاز کنید.
- بررسی نواحی آسیب دیده:
- سر و صورت:
- بررسی جمجمه، صورت و چشم ها.
- بررسی خونریزی یا مایعات خارج شده از گوش ها و بینی.
- معاینه تغییرات در چشم ها مانند سایز مردمک ها.
- پوست و قفسه سینه:
- مشاهده کبودی، سیانوز و سایر تغییرات رنگی.
- بررسی قفسه سینه برای وجود زخم یا خونریزی.
- اعضا و اندام ها:
- بررسی شانه ها، بازوها، آرنج ها و پاها برای آسیب و تغییر شکل.
- بررسی شکم برای زخم ها و تورم.
- آسیب های نخاعی و لگن:
- سوال از مصدوم درباره درد و حرکت پاها.
- بررسی حساسیت و توانایی حرکت اعضای بدن.
- سر و صورت:
آسیب های سر و صورت:
- آسیب های سر:
- کنترل و تعیین سطح هوشیاری. در صورت افت هوشیاری، ارائه مراقبت های پیچیده و انتقال سریع به مرکز درمانی ضروری است.
- نشانه های آسیب مغزی: گیجی، سردرد، اختلال در شناخت، استفراغ، اختلال دید و تغییرات خلقی.
- آسیب های صورت:
- دهان: خونریزی، قطعات شکسته دندان و وجود جسم خارجی.
- گونه و فک: بررسی درد، تورم، تغییر در دندان ها و فک ها.
- چشم: بررسی آسیب های پلک، قرمزی، تاری دید و خونریزی.
آسیب های گردن و قفسه سینه:
- آسیب های گردن:
- علائم آسیب گردنی: زخم، تورم، تغییر صدا، انسداد راه هوایی.
- اقدامات: کنترل خونریزی، پانسمان زخم، مراقبت از راه هوایی.
- آسیب های قفسه سینه:
- آسیب های بسته: شامل شکستگی دنده ها و قفسه سینه مواج.
- آسیب های نافذ: ورود اجسام تیز مانند گلوله و چاقو.
نکات پایانی:
- در صورت آسیب های جدی:
- کنترل و پایش مداوم علائم حیاتی.
- تماس با اورژانس و انتقال سریع به مرکز درمانی.
- جلوگیری از حرکت غیر ضروری مصدوم و استفاده از تکنیک های صحیح در مدیریت آسیب ها.
این ارزیابی ها و اقدامات کمک می کند تا در شرایط اضطراری، مدیریت بهتری از آسیب ها داشته باشید و به نجات جان مصدوم کمک کنید.
زخم
1. ساختمان پوست و زخم ها
- پوست از چند لایه تشکیل شده است و آسیب به این لایه ها می تواند منجر به ایجاد زخم شود.
- زخم ها به دو دسته کلی آسیب های بسته (که پوست سالم است و بافت های عمقی آسیب دیده اند) و آسیب های باز (که در آن پوست آسیب دیده است) تقسیم می شوند.
2. انواع زخم ها
- خراش: زخمی سطحی که به دلیل سائیدگی یا کشیده شدن روی سطوح ایجاد می شود.
- زخم ساده: ناشی از جسم برنده و تیز.
- زخم پیچیده یا پارگی: ناشی از آسیب با وسیله غیر تیز، معمولاً آلوده و خطر عفونت بالاست.
- سوراخ شدگی: ناشی از فرو رفتن جسم نوک تیز در پوست با آسیب های عمقی.
- بریدگی نافذ: بریدگی عمیق ایجاد شده با وسیله تیز، معمولاً چاقو.
- زخم گلوله: ناشی از برخورد گلوله با بدن.
3. مراقبت از آسیب های بافت نرم بسته
- علائم: درد، تورم، کبودی، نبض تند و ضعیف، پوست سرد و مرطوب، تشنگی زیاد، تغییر سطح هوشیاری.
- اقدامات: استفاده از کیسه یخ برای کاهش تورم، بالا نگه داشتن اندام آسیب دیده، و جلوگیری از راه رفتن در صورت آسیب به اندام تحتانی.
4. مراقبت از زخم های باز
- شستشوی زخم با آب و فشار مناسب، استفاده از ضدعفونی کننده در صورت عدم دسترسی به آب، و پانسمان با پوشش های مناسب.
- پانسمان و بانداژ: استفاده از گاز استریل و بانداژ برای محافظت از زخم و جلوگیری از عفونت.
- علائم عفونت: عدم بهبودی در 48 ساعت اول، قرمزی، تورم، و ترشحات چرکی.
5. اقدامات اورژانسی
- زمان تماس با اورژانس: خونریزی شدید، وجود جسم خارجی در زخم، زخم ناشی از گاز گرفتگی یا جسم کثیف، یا عفونت های مشکوک.
- مراقبت های اولیه: شستشوی زخم، کنترل خونریزی، و جلوگیری از عفونت.
6. مراقبت های ویژه برای انواع زخم ها
- زخم های انگشت: شستشو، فشار برای کنترل خونریزی، و بررسی نیاز به مشاوره پزشکی.
- زخم های کف دست: شستشو، پانسمان، و نگه داشتن دست در وضعیت مناسب.
- زخم های مفاصل و استخوان های شکسته: کنترل خونریزی، جلوگیری از شوک، و انتقال سریع به بیمارستان.
- وجود جسم خارجی در زخم: کنترل خونریزی بدون فشار به جسم خارجی و تماس با اورژانس.
- قطع اندام: توقف فوری خونریزی، محافظت از عضو قطع شده، و انتقال به مرکز درمانی.
7. پانسمان و بانداژ
- پانسمان استریل: استفاده از گاز استریل و باند برای پوشاندن زخم.
- بانداژ: هدف آن حفظ پانسمان، حمایت از بافت آسیب دیده، و کنترل خونریزی. انواع بانداژ شامل بانداژ حلقوی، باند چسبنده، و باند کشی هستند.
روش های بانداژ زانو
عضالت و استخوان ها و بیحرکت سازی در کمک های اولیه
ساختمان و عملکرد سیستم عضلانی اسکلتی: سیستم عضلانی اسکلتی بدن شامل استخوان ها، عضلات، لیگامان ها و تاندون ها است. آسیب به این بخش ها می تواند به اختلال در حرکت و عملکرد بدن منجر شود. استخوان ها و عضلات علاوه بر فرم دهی به بدن، محافظت از عناصر داخلی مثل مغز و نخاع را بر عهده دارند و از آنجایی که بخش های پرخونی هستند، آسیب به آنها می تواند با خونریزی قابل توجه همراه باشد.
انواع آسیب های سیستم اسکلتی:
- شکستگی ها: شکستگی به از دست رفتن یکپارچگی استخوان اطلاق می شود و به دو نوع بسته و باز تقسیم می شود. در شکستگی بسته، پوست سالم است و در شکستگی باز، پوست زخمی شده و استخوان با سطح پوست در تماس است که خطر عفونت را افزایش میدهد.
- دررفتگی ها: دررفتگی زمانی است که سر استخوان از مفصل خارج میشود. این آسیب میتواند منجر به پارگی لیگامان ها و آسیب به کپسول مفصلی شود.
اقدامات اولیه برای آسیب های استخوانی:
- استراحت و بی حرکت سازی: بی حرکت سازی به جلوگیری از جابه جایی و آسیب های بیشتر کمک می کند و باید به شکلی مناسب انجام شود. برای بی حرکت سازی باید نبض، وضعیت حرکتی و حسی در محل آسیب بررسی شود.
- کمپرس سرد: کاهش درد و تورم با استفاده از کمپرس سرد مؤثر است. باید یخ در پارچه پیچیده شده و بیش از ۲۰ دقیقه در محل آسیب نماند تا از آسیب به پوست جلوگیری شود.
روش های بی حرکت سازی:
- آتل آناتومیک: استفاده از بدن مصدوم به عنوان آتل برای بی حرکت سازی.
- آتل نرم: استفاده از مواد نرم مانند پتو یا حوله.
- آتل سخت: استفاده از اجسام سخت مثل تخته یا ورق های فلزی.
- آتل زمینی: قرار دادن عضو آسیب دیده روی سطح سخت و ثابت.
اصول کلی کمک های اولیه:
- در صورت مشاهده آسیب های استخوانی، بلافاصله با اورژانس تماس بگیرید.
- بی حرکت سازی عضو آسیب دیده و استفاده از کمپرس سرد برای کاهش درد و تورم الزامی است.
- مصدوم باید به طور دقیق مورد ارزیابی قرار گیرد و در صورت نیاز به جابه جایی، اندام باید با استفاده از آتل بی حرکت شود.
روش های درمانی برای آسیب های مختلف:
- آسیب های اندام فوقانی: بی حرکت سازی و انتقال سریع به مرکز درمانی. برای آسیب های شانه و ترقوه از آویز دست استفاده کنید.
- آسیب های اندام تحتانی: شامل بی حرکت سازی با روش های مختلف برای آسیب های ران، زانو و مچ پا.
این خلاصه به بررسی اصول کلی و اقدامات اولیه برای آسیب های عضلات و استخوان ها و بی حرکت سازی می پردازد و هدف آن ارائه راهنمایی های اولیه برای مدیریت این نوع آسیب ها است.
ارزیابی و درمان اولیه سوختگی
پوست: ساختار و عملکرد
پوست یکی از بزرگترین اعضای بدن است و شامل دو لایه اصلی: اپیدرم (لایه بیرونی) و درم (لایه درونی) است. اپیدرم از سلول های مرده و لایه های زیرین تشکیل شده و با سبوم پوشیده شده که پوست را مرطوب و ضد آب می کند. درم شامل عروق خونی، اعصاب، عضلات و غدد سبوم است و نقش مهمی در تغذیه و تنظیم دمای بدن دارد.
تأثیر سوختگی بر بدن
سوختگی می تواند با آسیب به بافت ها و از دست رفتن آب بدن همراه باشد که منجر به کم آبی و عفونت می شود. آسیب های همراه مانند تروما و استنشاق دود نیز می تواند تأثیرات جدی داشته باشد.
اقدامات اولیه در سوختگی
- مراقبت از خود و مصدوم: اطمینان از ایمنی محیط و دور کردن عامل سوزاننده. انتقال مصدوم به محیط امن.
- ارزیابی سوختگی:
- عامل سوزاننده: شناسایی نوع سوختگی (حرارتی، الکتریکی، شیمیایی، و غیره).
- محیط: بررسی محل وقوع حادثه (محیط بسته، آتش سوزی، و غیره).
- زمان آسیب: زمان وقوع سوختگی برای تعیین اقدامات مناسب.
- وسعت و عمق سوختگی: بررسی سطح و عمق آسیب برای ارزیابی وضعیت بیمار.
- آسیب های همراه: توجه به مشکلات تنفسی و تروما.
- شرایط زمین های بیمار و سن: بیماری های زمینه ای و سن می تواند شدت آسیب را تحت تأثیر قرار دهد.
انواع سوختگی
- سوختگی حرارتی: ناشی از تماس با آتش یا مایعات داغ.
- سوختگی الکتریکی: ناشی از تماس با برق.
- سوختگی شیمیایی: ناشی از تماس با مواد شیمیایی.
- سوختگی تابشی: ناشی از تابش آفتاب یا منابع رادیواکتیو.
- سوختگی چشم: ناشی از تماس با مواد شیمیایی یا نور شدید.
درمان های اختصاصی
- سوختگی حرارتی: قطع تماس با عامل سوختگی و خنک کردن ناحیه سوخته.
- سوختگی با مایعات داغ: شستشو با آب سرد و در صورت نیاز مراقبت های پزشکی.
- سوختگی راه هوایی: بررسی علائم تنفسی و تأمین اکسیژن.
- سوختگی الکتریکی: قطع منبع برق و مراقبت از آسیب های داخلی.
- سوختگی شیمیایی: شستشو با آب و مراقبت از آسیب های شیمیایی.
- سوختگی چشم: شستشوی چشم با آب و مراجعه به متخصص.
- سوختگی با آفتاب: استفاده از کرم های ترمیم کننده و محافظت از پوست.
شرایط نیازمند بستری در بیمارستان
- وسعت سوختگی: بیشتر از 20% سطح بدن در بزرگ سالان و بیش از 10% در کودکان.
- عمق سوختگی: سوختگی تمام ضخامت یا نیمه ضخامت که نیاز به مداخله فوری دارد.
- آسیب های همراه: مشکلات تنفسی، تروما و سایر آسیب ها.
- شرایط خاص: بیماری های زمینه ای و سن بیمار.
اقدامات کلی
- اطمینان از ایمنی صحنه و محیط.
- برداشتن ماده سوزاننده و لباس های آسیب دیده.
- حفظ دمای بدن و باز نگه داشتن راه هوایی.
- آغاز مایع درمانی و درخواست کمک پزشکی در صورت نیاز.
درمان های اختصاصی سوختگی
درمان سوختگی حرارتی و با مایعات
- سرد کردن محل سوختگی: با آب خنک (حداقل 20 دقیقه) به توقف پیشرفت سوختگی و کاهش درد کمک کنید. از سرد کردن با یخ خودداری کنید.
- پایش تنفسی و وضعیت بیمار: وضعیت تنفسی مصدوم را پایش کرده و در صورت لزوم به بیمارستان منتقل کنید.
- پوشاندن ناحیه سوخته: با پانسمان استریل غیرچسبنده یا کیسه های پلاستیکی تمیز.
- اقدامات اولیه: در صورت نیاز به پانسمان و جلوگیری از ایجاد شوک، به مصدوم اطمینان دهید و وضعیت او را پیگیری کنید.
احتیاط ها
- اجسام چسبیده به پوست را جدا نکنید.
- تاول ها را دستکاری نکنید.
- از کرم ها و پانسمان های چسبنده استفاده نکنید.
- در صورت سوختگی صورت، از پوشاندن آن خودداری کنید.
- از خوراندن و آشامیدن به مصدوم دچار سوختگی شدید جلوگیری کنید.
سوختگی راه هوایی
- علامت ها: آثار دوده، سوختگی موها و تورم.
- اقدامات: تماس فوری با اورژانس، حفظ راه هوایی و انتقال به بیمارستان.
سوختگی الکتریکی
- اقدامات: قطع منبع برق، شستشوی محل سوخته با آب سرد، جدا کردن لباس های تنگ و درخواست کمک اورژانسی.
- نکات: از پانسمان چسبنده استفاده نکنید و مراقب شوک الکتریکی باشید.
سوختگی شیمیایی
- اقدامات: شستشوی محل سوختگی با آب به مدت 20 دقیقه، جدا کردن لباس های آلوده و انتقال سریع به بیمارستان.
- نکات: از خنثی کردن با محلول های دیگر خودداری کنید.
سوختگی شیمیایی چشم
- اقدامات: شستشوی چشم با آب لوله کشی حداقل 10 دقیقه، استفاده از گاز استریل و انتقال به بیمارستان.
آفتاب سوختگی
- اقدامات: پوشاندن بدن با لباس خنک، نوشیدن مایعات و استفاده از کرم های تسکین دهنده.
- نکات: در صورت سوختگی شدید، به بیمارستان منتقل کنید.
سوختگی چشم با نور خورشید
- اقدامات: استفاده از پد بر روی چشم و انتقال به بیمارستان.
مواجهه با گاز اشک آور
- اقدامات: جابه جایی به مکان با تهویه مناسب، شستشوی پوست با آب و صابون و انتقال به مرکز درمانی در صورت نیاز.
نیاز به بستری در بیمارستان
- سوختگی های وسیع، تمام ضخامت، و غیر حرارتی.
- کودکانی با سوختگی های سطحی و افراد با سوختگی های پیچیده یا نیازمند درمان های خاص.
- پروفایلو استراکچرا: پروفایلو استراکچرا برای کسانی که به دنبال راهی برای آبرسانی و بازسازی پوست هستند، گزینه ای جذاب به نظر میرسد. این درمان به خصوص زمانی که پوست به مراقبت بیشتری نیاز دارد، میتواند مفید باشد.
آسیب های ناشی از گرما
کمک های اولیه
مواجهه با گرما می تواند آسیب رسان باشد، به ویژه برای افراد در شرایط خاص مانند کار در محیط های گرم، فعالیت بدنی زیاد، و افراد با سنین و شرایط جسمی خاص. آسیب های ناشی از گرما شامل هایپرترمی، گرفتگی عضلانی، خستگی گرمایی، و دهیدراتاسیون هستند.
انواع آسیب های ناشی از گرما
- هایپرترمی:
- تعریف: افزایش غیرطبیعی دمای بدن به دلیل ناتوانی بدن در مقابله با گرما.
- علائم: خستگی گرمایی (خفیف) تا حمله گرمایی (شدید) که می تواند منجر به تشنج، کما، و مرگ شود.
- اقدامات:
- خنک کردن فرد با آب خنک یا روش های دیگر.
- توقف فعالیت فیزیکی و انتقال به محیط خنک.
- در صورت اختلال در هوشیاری یا عدم بهبود، تماس با اورژانس.
- گرفتگی عضلانی ناشی از گرما:
- تعریف: اسپاسم دردناک عضلانی، معمولاً در شکم و اندام تحتانی.
- اقدامات:
- انتقال به محیط خنک.
- مصرف مایعات سرشار از کربوهیدرات و نمک.
- ماساژ و کشش عضلات.
- خستگی گرمایی:
- تعریف: از دست رفتن آب و نمک بدن به دلیل تعریق بیش از حد.
- علائم: ضعف، گرفتگی عضلانی، و احتمالاً تهوع و استفراغ.
- اقدامات:
- انتقال به محیط خنک و مصرف مایعات.
- پایش عالئم حیاتی و مراجعه به مراکز درمانی در صورت عدم بهبود.
- دهیدراتاسیون:
- تعریف: کم آبی بدن به دلیل کاهش مایعات و الکترولیت ها.
- علائم: گرفتگی عضلانی، تغییر سطح هوشیاری، و شوک.
- اقدامات:
- نوشیدن مایعات به تدریج.
- استفاده از محلول های الکترولیت دار در موارد شدید.
- انتقال به مراکز درمانی در صورت عدم بهبود.
پیشگیری
- لباس: پوشیدن لباس مناسب برای دما و فعالیت.
- فعالیت بدنی: محدود کردن فعالیت در ساعات اوج گرما.
- مایعات: نوشیدن مایعات به طور منظم و مناسب.
- محیط: استفاده از روش های خنک کننده و استراحت در محیط خنک.
- نخ آپتوس: در مواقعی که پوست نیاز به سفت شدن و تقویت دارد، گاهی راه حل های غیر جراحی میتوانند کمک کننده باشند. نخ های آپتوس یکی از این گزینه ها هستند که در شرایط خاص به بهبود ظاهر پوست کمک میکنند.
آسیب های ناشی از سرما و کمک های اولیه
1. هایپوترمی (افت دما)
هایپوترمی زمانی رخ میدهد که دمای بدن به کمتر از ۳۵ درجه سانتیگراد برسد. این وضعیت میتواند خفیف، متوسط، یا شدید باشد. در حالت خفیف و متوسط، درمان معمولاً مؤثر است، اما هایپوترمی شدید میتواند کشنده باشد.
علل:
- مواجهه طولانی با سرما
- باد شدید
- غوطه وری در آب سرد
- فضای بسته بدون سیستم گرمایشی
درمان در فضای باز:
- فرد را به محیطی گرم و بدون باد منتقل کنید.
- لباس های مرطوب را از تن فرد خارج کنید و وی را با پتو و پوشش های خشک بپوشانید.
- تماس مستقیم با زمین را از بین ببرید و فرد را با بدن خود گرم کنید.
- به اورژانس تماس بگیرید و فرد را تنها نگذارید.
- اگر فرد هوشیار است، به وی مایعات گرم و اسنک های پرانرژی بدهید.
- علائم حیاتی را مرتباً چک کنید.
درمان در فضای بسته:
- از پتو و گرمایش محیط برای گرم کردن فرد استفاده کنید.
- اگر هوشیاری فرد مناسب است، به وی مایعات گرم و غذاهای پرانرژی بدهید.
- طبق دستورات اورژانس عمل کنید.
- علائم حیاتی را به طور مرتب بررسی کنید.
- از مصرف الکل خودداری کنید.
- در صورت هایپوترمی شدید یا در دو سر طیف سنی، فرد را به بیمارستان منتقل کنید.
2. یخ زدگی
یخ زدگی زمانی رخ می دهد که پوست یا اعضای بدن به درجاتی دچار انجماد شوند. شدت یخ زدگی بستگی به سرمای محیط و مدت زمان مواجهه دارد و می تواند منجر به آسیب دائمی یا از دست دادن عضو شود.
علائم:
- احساس سوزن سوزن شدن
- تغییر رنگ پوست به سفید، کبود، یا سیاه
- خشکی و سفتی پوست
درمان:
- دست های فرد را در زیر بغل خود گرم کنید و او را به محیط گرم منتقل کنید.
- لباس ها و زیورآلات را از تن فرد خارج کنید و عضو دچار یخ زدگی را با دستان خود گرم کنید. مالش ندهید.
- اگر انتقال به مرکز درمانی بیش از ۲ ساعت طول بکشد، عضو را در آب گرم (۳۷-۳۹ درجه سانتیگراد) به مدت کمتر از ۳۰ دقیقه قرار دهید. از گرم کردن مجدد خودداری کنید.
- عضو را در پانسمان خشک و سبک قرار دهید و آن را بالاتر از سطح قلب نگه دارید. می توانید از مسکن های ساده استفاده کنید.
- فرد را به بیمارستان منتقل کنید.
پیشگیری
- در زمان های اوج گرما و سرما از فضای بیرون پرهیز کنید.
- فعالیت بدنی خود را متناسب با دما تنظیم کنید.
- استراحت کافی داشته باشید و پوشاک مناسب انتخاب کنید.
- مایعات به میزان کافی بنوشید.
- در محیط گرم، هر از گاهی به مکان خنک و سایه دار بروید.
اجسام خارجی
اعضای حسی بدن:
- پوست: شامل لایه های اپیدرم و درم، که بر روی چربی زیر جلدی قرار دارد. اپیدرم نازک تر و درم ضخیم تر است و بیشتر عناصر حیاتی بدن در لایه درم قرار دارند.
- چشم ها: شامل عنبیه و مردمک برای تنظیم نور، عدسی برای تمرکز، و شبکیه برای تبدیل نور به سیگنال های عصبی که به مغز منتقل می شوند. چشم ها در جعبه استخوانی محافظت می شوند و پلک ها و ملتحمه از آن ها محافظت می کنند.
- گوش ها: مسئول شنوایی و تعادل، با بخش های بیرونی و داخلی که امواج صدا را به پرده صماخ منتقل می کنند و به امواج عصبی تبدیل می کنند.
- دهان و بینی: ورودی سیستم گوارشی و تنفسی. بینی با غشاهای موکوسی پوشیده شده که هوای ورودی را تصفیه و دما را تنظیم می کند. اپیگلوت در پشت حلق قرار دارد و از ورود غذا به راه تنفس جلوگیری می کند.
جسم خارجی بلعیده شده:
- بلع جسم خارجی: در صورت بلع جسم خارجی، ممکن است باعث انسداد راه هوایی یا آسیب به دستگاه گوارش شود. در مواردی که جسم بزرگ، نوک تیز، یا حاوی مواد مضر باشد، نیاز به خارج سازی فوری است.
- اقدامات: فرد را آرام کنید، تماس با اورژانس ۱۱۵ بگیرید، و از استفراغ جلوگیری کنید. جسم خارجی نباید به صورت کورکورانه خارج شود.
جسم خارجی در سایر حفرات بدن:
- در چشم:
- اجسام خارجی سطحی را می توان با شستشو و استفاده از سواپ تمیز خارج کرد. اجسام چسبیده به سطح یا نفوذ کرده باید تحت مراقبت پزشکی قرار گیرند.
- اقدامات: فرد را از مالیدن چشم منع کنید، از آب تمیز یا محلول های استریل برای شستشو استفاده کنید، و در صورت عدم موفقیت درخواست کمک پزشکی کنید.
- در گوش:
- اجسام خارجی می توانند باعث انسداد یا آسیب به پرده صماخ شوند. حشرات می توانند با آب ولرم خارج شوند، اما اجسام بزرگ باید توسط متخصصین خارج شوند.
- اقدامات: فرد را به بیمارستان ارجاع دهید، و اگر حشره ای گیر کرده است، آب ولرم بریزید.
- در بینی:
- اجسام خارجی در بینی می توانند باعث انسداد و عفونت شوند. باتری های دکمه ای می توانند سوختگی ایجاد کنند. باید از وارد کردن آب به بینی خودداری کرد.
- اقدامات: فرد را آرام کنید، از دستکاری در بینی خودداری کنید، و برای خارج کردن جسم به بیمارستان منتقل کنید.
- فرورفتن اجسام خارجی در بدن:
- اجسام خارجی مانند چاقو یا شیشه باید توسط متخصصین در بیمارستان خارج شوند. در سوانح، باید با اورژانس تماس گرفت و اطلاعات دقیق حادثه را ارائه داد.
- اقدامات: اجسام را در صحنه حادثه خارج نکنید، و فرد را به بیمارستان منتقل کنید.
گزش ها و گازگرفتگی ها
این مقاله به بررسی انواع گزش ها و گازگرفتگی ها از جمله گازگرفتگی حیوانات و انسان، گزش حشرات، کنه، عقرب و مار گزیدگی و نیش جانوران دریایی پرداخته و اقدامات لازم در هر مورد را شرح میدهد.
- گازگرفتگی حیوانات و انسان:
- گازگرفتگی ممکن است باعث زخم های عمیق و آلودگی های میکروبی شود. انتقال بیماری هایی مانند هاری و کزاز از طریق گازگرفتگی امکان پذیر است.
- اقدامات: شست و شوی زخم با آب و صابون، پانسمان، و مراجعه به بیمارستان برای واکسن کزاز و در صورت لزوم واکسن هاری.
- گزش حشرات:
- نیش حشرات ممکن است دردناک و در موارد نادر خطرناک باشد، به خصوص اگر واکنش های آلرژیک شدید ایجاد کند.
- اقدامات: پاک کردن نیش، استفاده از کمپرس سرد، پایش علائم حیاتی و در صورت بروز علائم آلرژیک شدید، انتقال به مراکز درمانی.
- نیش کنه:
- کنه ها می توانند باعث انتقال بیماری ها شوند و باید به سرعت از بدن جدا شوند.
- اقدامات: با پنس سر کنه را به آرامی بکشید و آن را برای بررسی های بعدی نگه دارید. مراجعه به مراکز درمانی ضروری است.
- عقرب و مار گزیدگی:
- گزش عقرب و مار ممکن است خطرناک و کشنده باشد و باعث واکنش های آلرژیک شدید شود.
- اقدامات: آرامش دادن به قربانی، بی حرکت نگه داشتن عضو گزیده شده، پایش علائم حیاتی، و تماس با اورژانس.
- نیش جانوران دریایی:
- جانوران دریایی ممکن است با نیش خود باعث درد، قرمزی و تورم شوند.
- اقدامات: شست و شوی محل نیش با آب گرم، غوطه ور کردن عضو مبتلا در آب گرم، پایش علائم حیاتی، و در صورت لزوم، مراجعه به مراکز درمانی.
جالپرو: جالپرو یکی از روش های نوین است که به پوست شما کمک میکند تا جوان تر و شاداب تر به نظر برسد. این روش برای کسانی که به دنبال بهبود پوست خود هستند، میتواند مفید باشد.
بیماری های محیطی خاص
1. بیماری ناشی از ارتفاع:
- علت: کاهش اکسیژن در ارتفاعات به دلیل فشار پایین هوا.
- انواع: بیماری حاد کوهستان، ادم ریه و ادم مغزی ناشی از ارتفاع.
- علائم: سردرد، خستگی، سرگیجه، تهوع، تنگی نفس.
- درمان: کاهش ارتفاع سریع، مصرف داروهایی مانند استازولامید و دگزامتازون، استفاده از اکسیژن کمکی.
- پیشگیری: صعود آهسته، استراحت مناسب، اجتناب از الکل، و همراه داشتن تجهیزات و مواد غذایی کافی.
2. بیماری حرکت:
- علت: تضاد درک مغز از حرکت با تجربه واقعی.
- علائم: سرگیجه، تهوع، اختلال در تعادل.
- درمان: توقف حرکت، خوردن غذای سبک، نگاه به جلو در خودرو، استفاده از داروهای آنتی هیستامین.
- پیشگیری: رانندگی خودتان، نگاه به بیرون، استفاده از نعناع یا زنجبیل.
3. بیماری نزول:
- علت: کاهش فشار محیط پیرامون در حین غواصی.
- انواع: بیماری نزول و آمبولی گاز شریانی.
- علائم: خستگی، درد مفاصل، تنگی نفس، فلج اندام.
- درمان: استفاده از اکسیژن، تماس با اورژانس، انتقال به مرکز درمانی مجهز.
- پیشگیری: نزول آهسته در آب، عدم ماندن طولانی در آب سرد.
4. آسیب های ناشی از تشعشع:
- علت: مواجهه با مواد رادیواکتیو.
- علائم: سوختگی، تهوع، سردرد، ضعف.
- درمان: انتقال به محیطی امن، شستشوی سریع دست و صورت، آلودگی زدایی.
- پیشگیری: آشنایی با پروتکل های ایمنی و آلودگی زدایی در محل کار.
شوک
1. شوک چیست؟
- شوک حالتی است که سیستم گردش خون بدن نمیتواند اکسیژن کافی به بافت ها و ارگان های حیاتی برساند. این وضعیت معمولاً به علت خونریزی شدید، سوختگی های وسیع، مشکلات قلبی یا آنافیلاکسی رخ می دهد.
2. علائم شوک:
- اولیه: ضربان قلب بالا، پوست سرد و رنگ پریده، تعریق.
- پیشرفته: تنفس سریع و سطحی، نبض ضعیف، ضعف، تهوع/استفراغ، تشنگی، بی قراری، افت هوشیاری.
3. اقدامات در برخورد با بیمار در شوک:
- بیمار را به صورت طاقباز دراز کنید، در صورت امکان پاهای او را بالاتر از سطح قلب قرار دهید.
- علت شوک را درمان کنید (مثلاً کنترل خونریزی).
- لباس های تنگ را شل کنید.
- بیمار را گرم نگه دارید و از حرکت او جلوگیری کنید.
- در صورت افت هوشیاری، چیزی به بیمار نخورانید و ننوشانید.
- مرتباً علائم حیاتی بیمار را بررسی کنید.
- با اورژانس تماس بگیرید و تا رسیدن کمک، بیمار را تنها نگذارید.
مشکلات قلبی و کمک های اولیه
1. درد قفسه سینه چیست؟
- درد قفسه سینه میتواند ناشی از مشکلات عضلانی، ریوی، گوارشی یا قلبی باشد. به علت اهمیت مشکلات قلبی، حمله قلبی توضیح داده شده است.
- ایسکمیک قلبی (IHD): بیماریهایی مانند ایسکمیک قلبی میتوانند تاثیرات زیادی بر روی بدن داشته باشند. آگاهی از علائم این بیماری میتواند در فهمیدن مشکلات قلبی کمک کند.
2. حمله قلبی چیست؟
- حمله قلبی به علت انسداد ناگهانی عروق کرونر که عضله قلب را تغذیه میکند رخ میدهد. این انسداد میتواند منجر به مرگ قسمتی از عضله قلب (انفارکتوس قلبی) شود. استفاده از آسپرین میتواند گسترش آسیب را محدود کند.
3. علائم حمله قلبی و نحوه تشخیص:
- درد یا فشار مداوم در قسمت مرکزی قفسه سینه که ممکن است به فک، بازوها، یا شکم انتشار یابد. تنگی نفس، تهوع، استفراغ، تعریق، تغییرات ضربان قلب، و احساس ضعف نیز از دیگر علائم هستند. در افراد مسن، زنان، و افراد دیابتی ممکن است علائم مشخص نباشد.
- علت سوزش قلب: وقتی که احساس سوزش قلب دارید، ممکن است دلایل مختلفی پشت آن باشد. شناخت علت میتواند در پیدا کردن راه حل مناسب برای درمان به شما کمک کند.
4. زمان تماس با 115:
- اگر درد قفسه سینه بیش از 3-5 دقیقه طول بکشد یا تکرار شود، فوراً با اورژانس تماس بگیرید.
5. اقدامات تا رسیدن اورژانس:
- فرد را در حالت نیمه نشسته قرار دهید، یک قرص آسپرین (325 میلی گرم) یا دو عدد آسپرین بچه بدهید تا بجود (مگر در صورت وجود حساسیت یا مشکلات مرتبط). اگر داروی قلبی دارد، به او اجازه دهید آن را مصرف کند. هوشیاری، تنفس، و ضربان قلب را مرتباً بررسی کنید.
6. شروع احیای قلبی:
- اگر فرد دچار ایست قلبی شد (افت هوشیاری، عدم تنفس، و فقدان ضربان قلب)، او را به پشت بخوابانید و احیای قلبی-ریوی را آغاز کنید.
- ضربان قلب نرمال: شناخت ضربان قلب نرمال میتواند به شما کمک کند تا بهتر متوجه شوید که وضعیت عمومی بدن چگونه است. این اطلاعات ممکن است در زمان های خاص به کمک شما بیاید.
مشکلات سیستم تنفسی و کمک های اولیه
1. سیستم تنفسی چگونه کار میکند؟
- سیستم تنفسی اکسیژن را به داخل بدن وارد کرده و دی اکسیدکربن را از بدن خارج میکند. این فرآیند توسط مغز و سلول های عصبی کنترل می شود.
2. منظور از ایست تنفسی و زجر تنفسی چیست؟
- زجر تنفسی: شرایطی که تنفس سخت و فرد دچار تنگی نفس شدید می شود.
- ایست تنفسی: توقف کامل تنفس که می تواند ناشی از زجر تنفسی باشد.
3. علل ایست و زجر تنفسی:
- انسداد مسیر تنفسی، استشمام دود یا گاز، آسیب های قفسه سینه، بیماری های تنفسی مانند آسم، حمله قلبی، واکنش های آلرژیک، مسمومیت ها و آسیب به مغز.
4. چگونه ایست و زجر تنفسی را تشخیص دهیم؟
- علائم شامل عدم تنفس یا مشکل در نفس کشیدن، تنفس صدا دار، تغییرات رنگ پوست، درد قفسه سینه، و حالت ترس است.
5. زمان تماس با اورژانس:
- در صورت عدم تنفس، تنگی نفس، تنفس های خیلی سریع یا خیلی آهسته، استفاده از عضلات فرعی تنفسی، یا افت هوشیاری، فوراً با اورژانس تماس بگیرید.
6. اقدامات تا رسیدن اورژانس:
- شرایط بیمار را ارزیابی کنید، علت را برطرف کنید، هوای تازه فراهم کنید، بیمار را در حالتی راحت بنشانید، راه هوایی را باز نگه دارید، و در صورت نیاز احیای قلبی-ریوی را آغاز کنید.
آسم
1. منظور از آسم چیست؟
- آسم التهاب راه های هوایی است که باعث باریک شدن موقت آنها میشود و با علائمی مانند تنفس صدادار (ویز)، تعریق، تنفس های سریع و سطحی، و احساس ترس همراه است.
2. محرک های حمله آسم:
- فعالیت بدنی، هوای سرد، عطر، دود سیگار، گرد و خاک، عفونت های تنفسی، گیاهان، داروها، تغییرات آب و هوا، و دمای بالا.
3. چگونه از حمله آسم جلوگیری کنیم؟
- محدود کردن محرک ها، کنترل احساسات، جلوگیری از عفونت ها، ورزش با احتیاط، کاهش محرک های محیطی، و استفاده از داروهای تجویز شده توسط پزشک.
4. اقدامات در برخورد با فرد مبتلا به حمله آسم:
- تماس با اورژانس، حفظ آرامش، کمک به بیمار برای نشستن در حالتی راحت، آزاد کردن لباس های تنگ، کمک به مصرف داروهای آسم، و در صورت نیاز شروع احیای قلبی-ریوی.
5. نحوه استفاده از اسپری آسم:
- بیمار را بنشانید، اسپری را تکان دهید، درپوش را بردارید، از بیمار بخواهید نفس خود را بیرون دهد، دهانه اسپری را در دهان قرار داده و اسپری را فعال کنید. بیمار باید نفس را برای چند ثانیه نگه دارد و سپس چند نفس عمیق بکشد.
6. داروهای کنترل کننده آسم:
- داروها به دو دسته تقسیم می شوند: داروهای کنترل طولانی مدت که باعث کاهش التهاب راه هوایی می شوند و داروهای سریع الاثر که برای توقف حمله آسم استفاده می شوند. این داروها معمولاً به صورت استنشاقی مصرف می شوند.
مشکلات سیستم عصبی:
1. سکته مغزی:
- تعریف: زمانی رخ می دهد که خون رسانی به بخشی از مغز قطع شود یا خونریزی مغزی رخ دهد.
- علل: ایجاد لخته در رگ یا پارگی رگ ها. عوامل خطر زا شامل فشار خون بالا، دیابت، سیگار کشیدن، و رژیم غذایی نامناسب.
- سکته مغزی گذرا: علائم مشابه سکته مغزی اما با بهبودی سریع (چند دقیقه تا یک ساعت)، که همچنان نیاز به مراجعه به بیمارستان دارد.
- تشخیص: علائم شامل ضعف عضلانی یک طرفه، اختلال در صحبت کردن، و استفاده از روش FAST (صورت، بازو، تکلم، زمان).
- علائم: ضعف عضلات صورت، اختلال در صحبت کردن و دید، سردرد شدید، و عدم تعادل.
- اقدامات اولیه: اطمینان از باز بودن راه هوایی، تماس با اورژانس، چک کردن سطح هوشیاری و جلوگیری از دادن غذا و نوشیدنی.
2. تشنج:
- در اطفال:
- علل: عفونت ها و تب.
- علائم: حرکات غیرطبیعی بدن، تب، استفراغ، خیره شدن، و بی اختیاری ادرار.
- اقدامات: جلوگیری از آسیب، چرخاندن کودک به پهلو در صورت استفراغ، جلوگیری از قرار دادن اجسام در دهان.
- در بالغین:
- علل: اختلالات الکتریکی مغز، ضربه به سر، عفونت، و کمبود اکسیژن.
- علائم: انقباضات غیرارادی، خیره شدن، کف از دهان، و خواب عمیق پس از تشنج.
- اقدامات: جلوگیری از حرکت دادن فرد، باز نگه داشتن راه هوایی، و تماس با اورژانس در صورت تکرار یا طولانی شدن تشنج.
- ارتباط بین ضربه به سر و دیابت: وقتی آسیب مغزی وارد میشود، پیدا کردن نشانه ها و علائم آن خیلی مهم است. در چنین شرایطی، داشتن اطلاعات در مورد آسیب های مغزی میتواند به شما کمک کند تا بهترین اقدامات را انجام دهید.
3. میگرن:
- تعریف: سردرد حمله ای شدید که ممکن است با تهوع و حساسیت به نور همراه باشد.
- تشخیص: درد شدید یک طرفه، اختلال در دید، و علائم همراه.
- اقدامات: کمک به مصرف داروها، قرار دادن فرد در محیطی ساکت و تاریک، و مراجعه به پزشک در صورت اولین حمله.
4. غش کردن:
- تعریف: از دست دادن موقت هوشیاری به دلیل کاهش جریان خون به مغز.
- علل: خستگی، گرسنگی، درد، و نشستن یا ایستادن طولانی مدت.
- تشخیص: رنگ پریدگی، تعریق، و افت هوشیاری.
- اقدامات: خواباندن فرد به پشت با پاهای بالا، آزاد کردن لباس های تنگ، و جلوگیری از دادن نوشیدنی.
5. سرگیجه:
- تعریف: اختلال در تعادل با احساس چرخیدن محیط.
- علائم همراه: تهوع، استفراغ، وزوز گوش، و کاهش شنوایی.
- اقدامات: ثابت نگه داشتن فرد، پرهیز از تغییر وضعیت، و تماس با اورژانس در موارد شدید.
6. مننژیت:
- تعریف: التهاب لایه های اطراف مغز یا نخاع که ممکن است با باکتری یا ویروس ایجاد شود.
- تشخیص: تب، سردرد شدید، سفتی گردن، حساسیت به نور، و ضایعات پوستی.
- اقدامات: ارجاع فوری به بیمارستان یا تماس با اورژانس، چک کردن مداوم هوشیاری، تنفس، و ضربان قلب.
دیابت چیست؟
دیابت نوعی اختلال در تولید یا عملکرد انسولین است که منجر به افزایش یا کاهش قند خون می شود. دو نوع دیابت وجود دارد:
- دیابت نوع 1: وابسته به تزریق انسولین، معمولاً در سنین پایین ظاهر میشود.
- دیابت نوع 2: غیر وابسته به انسولین و مرتبط با چاقی.
افزایش قند خون
- تشخیص: پرنوشی، پرادراری، پرخوری، پوست گرم و خشک، ضربان قلب و تنفس سریع، بوی میوه در تنفس، بی حالی، تحریک پذیری.
- عوارض: آسیب به ارگان ها، کتواسیدوز دیابتی، کمای دیابتی.
- اقدامات کمک های اولیه:
- تماس با 115.
- انتقال بیمار به مرکز درمانی.
- بررسی پاسخ دهی، تنفس و ضربان قلب.
- عدم استفاده از دارو بدون دستور پزشک.
- در صورت نیاز، شروع احیای قلبی-تنفسی.
افت قند خون
- تشخیص: احساس ضعف، گرسنگی، بی حالی، تعریق سرد، نبض تند، لرزش، کاهش هوشیاری.
- عوارض: تشنج، افت هوشیاری، آسیب مغزی یا مرگ.
اقدامات کمک های اولیه:
-
- کمک به بیمار هوشیار برای مصرف قند یا شیرینی.
- اگر بهبود یافت، استراحت کند.
- تماس با 115 اگر شرایط بهبود نیافت.
- در صورت کاهش هوشیاری، چیزی به بیمار ندهید.
- در صورت نیاز، شروع احیای قلبی-تنفسی.
مسمومیت
مسمومیت به آسیب یا اختلالی گفته میشود که در اثر ورود یک ماده سمی به بدن، به طور تصادفی یا عمدی، ایجاد می شود.
راه های ورود سم به بدن
سم ممکن است از طریق خوردن، تنفس، جذب پوستی یا تزریق وارد بدن شود.
اصول کلی برخورد با افراد مسموم
- جمع آوری اطلاعات از محل (اطرافیان، بوی محل، جعبه دارویی).
- بررسی علائم فرد (تهوع، استفراغ، اسهال، درد شکم، مشکل تنفسی، تغییر هوشیاری).
- خروج فرد از محیط ناامن و اولویت دادن به ایمنی خود.
- بررسی هوشیاری فرد و تماس با 115 در صورت تهدید حیاتی.
- خودداری از دادن خوراکی به فرد.
- انجام اقدامات لازم برای رقیق کردن سم و خروج آن از بدن (با راهنمایی اورژانس).
اقدامات کمک های اولیه تا قبل از رسیدن 115
- شناسایی ماده سمی و دور کردن فرد از منبع مسمومیت.
- استفاده از دستکش و شستشوی پوست با آب.
- در صورت نیاز، تحریک به استفراغ با کسب اجازه از اورژانس.
مسمومیت های تماسی در کمک های اولیه
- شناسایی ماده سمی.
- دور کردن فرد از منبع مسمومیت.
- شستشوی پوست با آب و تعویض لباسهای آلوده.
- انتقال فرد به مرکز درمانی.
مسمومیت های تزریقی در کمک های اولیه
شامل مسمومیت ناشی از تزریق مواد سمی یا نیش حشرات و گازگرفتگی.
مسمومیت های خوراکی
- مواد غذایی: مسمومیت ناشی از باکتری ها یا ویروس ها. فرد را وادار به نوشیدن مایعات کنید.
- الکل: مسمومیت با الکل باعث تغییر رفتاری، تهوع، استفراغ و افت دمای بدن می شود. فرد را گرم نگه دارید و راه هوایی را کنترل کنید.
- داروها: مسمومیت ناشی از مصرف نابه جا یا بیش از حد دارو. داروی مصرفی را شناسایی کنید.
- مواد مخدر: علائم شامل مشکل تنفسی، کاهش ضربان قلب، تنگی مردمک ها، و کاهش هوشیاری است. احیای پایه را در صورت نیاز آغاز کنید.
مسمومیت های استنشاقی
شامل گازها و بخارات سمی. علائم شامل سردرد، گیجی، تغییر رنگ پوست و اختلال هوشیاری است. فرد را از محل دور کرده و راه هوایی را باز نگه دارید.
- تفاوت جالپرو و پروفایلو: وقتی صحبت از بهبود کیفیت پوست میشود، انتخاب درمان مناسب میتواند تاثیر زیادی داشته باشد. تفاوت های جالپرو و پروفایلو نشان میدهد که هر کدام ویژگی های خاص خود را دارند و برای مشکلات مختلف پوستی طراحی شده اند.
سایر اورژانسهای داخلی:
اسهال و تهوع/استفراغ
علت: التهاب و عفونت سیستم گوارشی که باعث از دست دادن مایعات و نمک بدن می شود.
اقدامات کمک های اولیه:
- جلوگیری از کم آبی با دادن مایعات کم و مکرر (آب یا آب میوه غیر شیرین).
- خودداری از دادن داروی ضد اسهال.
- در صورت تداوم علائم، به پزشک مراجعه کنید، خصوصاً برای کودکان و سالمندان.
- آرامش دادن به فرد و کمک به تمیز کردن صورت.
- در صورت وجود علائم شدید (درد قفسه سینه، مشکل تنفسی)، با 115 تماس بگیرید یا فرد را به مرکز درمانی ببرید.
کم آبی فعالیتی
تعریف: کم آبی ناشی از فعالیت شدید در آب و هوای گرم و مرطوب یا قرار گرفتن طولانی در معرض آفتاب.
علائم: خشکی چشم ها و دهان، سردرد، ادرار تیره، کاهش میزان ادرار، گرفتگی عضلانی.
اقدامات کمک های اولیه:
- به فرد اطمینان داده و او را بنشانید.
- مایعات فراوان (آب، نوشیدنی ورزشی، ORS) بدهید.
- عضلات را به آرامی کشش و ماساژ دهید.
- مرتب شرایط فرد را چک کنید.
- در صورت عدم بهبودی سریع، استفراغ، تب یا کاهش سطح هوشیاری، فرد را به مرکز درمانی منتقل کنید.
حمله هراس درکمک های اولیه
تعریف: دوره ناگهانی اضطراب شدید که ممکن است بدون دلیل واضح یا در موقعیت های غیر استرس زا رخ دهد.
علائم: تنفس سریع، تنش عضلانی، سردرد، تپش قلب، تعریق، گزگز دست ها و پاها، گیجی.
قرص ضد استرس: استرس میتواند در مواقع مختلف زندگی شما را تحت تاثیر قرار دهد. گاهی اوقات داروهایی برای کاهش این اضطراب ها وجود دارند که میتوانند به شما در آرامش کمک کنند.
اقدامات کمک های اولیه:
- سؤال در مورد عامل ترس در صورت سابقه.
- اجتناب از مهار فیزیکی.
- انتقال فرد به محل ساکت و دور کردن از عامل هراس.
- آرامش دادن و توضیح علت حالت.
- تشویق به تنفس آرامتر و در صورت نیاز، تنفس در پاکت کاغذی.
- ماندن در کنار فرد تا آرام شدن.
خونریزی داخلی در کمک های اولیه
تعریف: خونریزی داخل بدن که منجر به اختلال در عملکرد اعضای حیاتی می شود.
تشخیص: علائم شامل درد و حساسیت در ناحیه آسیب دیده، نبض تند که به تدریج کند می شود، پوست رنگ پریده، سرد و مرطوب، تهوع، سردرد، سرگیجه، تاری دید، ضعف عمومی، اختلال در تنفس، و بیقراری. در خونریزی شدید، علائم شوک ظاهر می شود.
اقدامات کمک های اولیه:
- فرد را بی حرکت کنید و سر را پایین تر از پاها قرار دهید.
- لباس های تنگ را آزاد کنید.
- به فرد آرامش دهید و وضعیت هوشیاری، ضربان قلب و تنفس را مرتب چک کنید.
- فرد را از نظر سایر آسیب ها بررسی کنید و با پتو بپوشانید.
- به فرد چیزی برای خوردن و آشامیدن ندهید.
- در صورت مشاهده علائم شوک بدون شواهد خونریزی خارجی، به خونریزی داخلی شک کنید.
- بهترین دکتر فیلر بینی در شیراز: وقتی نیاز به تغییرات فوری در ظاهر دارید، پیدا کردن متخصصی که بتواند تغییرات دقیقی در فرم بینی ایجاد کند، همیشه مهم است. در اینجا برخی از بهترین ها را معرفی کرده اند.
برای دسترسی به مطالب بیشتر می توانید به وبسایت جناب مگ مراجعه کنید.




بسیار عالی و مفید بود
ممنون از نظرتون
جزوه خلاصه شده عالی
سلام ممنون از نظرتون
عالی 🙏🌹
ممنون خانم آدمی
جزوه مفید ی است
ممنون🙏
سلام ممنون از لطف و نظرتون🙏
سپاسگذارم بسیار جزوه مفیدی بود 👌
سلام ممنون از نظرتون
بسیار عالی ممنون خانم آدمی
🙏👌
سلام خانم آدمی عزیز، خدا قوت، ممنون از جزوه مفید، مصور و کاربردی شما
سلام ممنون از نظرشما🙏
درود
سپاسگزارم
🙏🙏🙏
درود
سپاسگزارم 👌❤️
🙏🙏
سلام تشکر از زحمات شما ❤️
🙏🙏🙏
سلام خانم آدمی خیلی عالی بود سپاسگذارم
ممنون از نظر شما
جزوه مفید ی است🙏
سلام ممنون دوست عزیز بابت نظر خوبتون🙏
مرسی عالی بود👍👍
سلام ممنون از نظرتون
خلاصه و مفید 🙏🌹
ممنون از نظرتون
عالی 🙏
ممنون از شما خیلی عالی و مفید میشه خلاصه ترازاین باشه
سلام وقت بخیر
چکیده ترین حالت ممکن در دسترستون قرار گرفته
دستتون درد نکنه 🙏
ممنون از شما
عالی
واقعاً مفید
خود
با تشکر وبه امید ارتقاء سطح کیفی جزوه
سلام ممنون از نظرتون
تشکر 🙏🌹
ممنون از نظرتون
با تشکر از مدیر سایت
سلام ممنکن از نظرتون
بسیار خوب و عالی
سلام ممنون از نظرتون
ممنون از خانم آدمی مربی فوق العاده هلال احمر بروجرد
واقعاً کاربردی بود
سلام ممنون از نظرتون
مقاله ای بسیار عالی ممنون از خانم ادمی
سلام ممنون از نظرتون دوست عزیز
با تشکر
سلام ممنون از نظرتون
معصومه کلهری
سلام ممنون از نظرتون
با تشکر اطلاعات جامع و کامل بود
سلام ممنون از نظرتون 🙏
باتشکر از آموزش کاملتون🙏🙏🙏
سلام ممنون از نظرتون
🌹🙏
ممنون از آموزش کامل شما
سلام ممنون از نظرتون🙏
ممنون از تلاشی که کردید واسه جزوه
با تشکر🙏🙏🙏🙏
سلام ممنون از نظرتون🙏
عالی
ممنون از مطالب خوب و آموزندتون،بسیار عالی بود
سلام ممنون از نظرتون🙏
جزوه مفید است،فقط اگر به قسمتهایی مثل نحوه ی حمل مصدوم،بانداژ،آتل بندی و…تصویر اضافه شود بهتر است.
سلام ممنون از نظرتون حتما
عالی
خیلی هم عالی
ممنون از مطالب خوبتون
ممنونم 🙏
تشکر از جزوه خوبتان🌺
سلام ممنون از نظرتون
تشکر فراوان
🙏🙏🙏🙏
ممنون ولی خیلی طولانی بود
ممنون از بازخوردتون! حتماً، دفعه بعد سعی میکنم مطالب را خلاصهتر و روانتر بنویسم تا مطالعه راحتتر شود. اگر نکته خاصی مدنظرتان است، بفرمایید تا بهتر تنظیم کنم. 🙏
ممنون ولی خیلی طولانی بود🙏
ممنون از بازخوردتون! حتماً، دفعه بعد سعی میکنم مطالب را خلاصهتر و روانتر بنویسم تا مطالعه راحتتر شود. اگر نکته خاصی مدنظرتان است، بفرمایید تا بهتر تنظیم کنم. 🙏
ممنونم ازاین برنامه البته خیلی طولانی بوداگه کوتاه ترباشه مطالعه خیلی راحتتره🙏🙏
ممنون از بازخوردتون! حتماً، دفعه بعد سعی میکنم مطالب را خلاصهتر و روانتر بنویسم تا مطالعه راحتتر شود. اگر نکته خاصی مدنظرتان است، بفرمایید تا بهتر تنظیم کنم. 🙏
🙏🙏🙏🙏🙏
🙏🙏🙏
با سلام و وقت بخیر خدمت شما دوست عزیز
بنده کرزبر هستم مسئول آموزش و پژوهش جمعیت هلال احمر بروجرد؛
چندتانکته روپیرو این جزوه خلاصه شده خدمتتون عرض کنم :
ابتدا از تلاش شما و مربی محترم سرکار خانم آدمی که از مربیان خوب ما در واحد آموزش وپژوهش است تقدیر وتشکر میکنم.
با توجه به اینکه منبع ما برای دوره های آموزشی امدادوکمکهای اولیه، درسنامه امداد وکمکهای اولیه است که حتما خانم آدمی این نکته رو خدمتتون گفتند و شما هم زحمت این خلاصه جزوه رو کشیدید حتما در این سایت ابتدا درسنامه امدادوکمکهای اولیه را قرار دهید واشاره کنید که این خلاصه نویسی مربوط به این منبع ورفرنس اصلی است.
نکته بعدی که بنده به خانم آدمی هم گفتم که به شمامنتقل کنند اگر میتوانید و با توجه به نظر بازدید کنندگان که بعنوان مثال گفتن در قسمت پانسمان وبانداژ تصویر باید باشدو.. وهمچنین با اضافه کردن خلاءهایی که در تکمیل کردن این جزوه وجود دارد این جزوه را پس از تکمیل کردن در این سایت بصورت فایل قرار دهید.
سلام جناب کرزبر
سپاسگزاریم بابت اظهار نظر تخصصی و توجه تون به این مقاله
تغییرات ذکر شده در اسرع وقت اعمال خواهند شد
لطفا از صفحه امداد و نجات در کوهستان هم دیدن بفرمایید🙏🌹
از زحمات خانم ادمی عزیز استاد گرامی کمال تشکر را دارم.
تشکر از شما 🙏
ممنون از شما.جزوه مفیدی بود
سلام ممنون از نظرتون
خلاصه و مفید بسیار عالی
سلام ممنون از نظرتون
ممنون از جزوه ی مفید و پر کاربردتون🎀🙏🏻
سلام ممنون از نظرتون
یادگیری این نکته ها باحال بود
سلام ممنون از نظرتون
جزوه خوب بود
سلام ممنون از نظرتون
جزوه خوب بود.
سلام ممنون از نظرتون
با تشکر🙏🏻
سلام ممنون از نظرتون
خسته نباشید میگم بخاطر جزوه عالیتون
جزوه مختصرومفیدی است ممنون از زحمات خانوم آدمی فقط تصاویر حمل مصدوم رو به جزوه اضافه کنید
سلام ممنون از نظرتون
بسیار عالی و اموزنده ممنون از زحمات خانم ادمی
سلام ممنون از نظرتون
بسیاز عالی ممنون از زحمات خانم ادمی
سلام ممنون از نظرتون
ممنون از جزوه کامل و مفیدتون تشکر از زحمات خانم آدمی
سلام ممنون از نظرتون
عالی ..تشکر از زحمات خانم آدمی
سلام ممنون از نظرتون
ممنون از زحمات خانم آدمی
سلام ممنون از نظرتون
سلام خدمت شما خانم آدمی عزیز واقعا جزوه خلاصه شده و خوبی بود ممنون از زحمات شما
سلام ممنون از نظرتون
حتی جزوه شما توی آزمون کتبی و عملی خیلی کمکمون کرد و شما سرکلاس خیلی خوب آموزش دادین
ممنون بابت لطف شما
در پناه خدا
سلام ممنون از نظرتون
سلام ممنون خانم آدمی از جزوه خوب شما
سلام ممنون از نظرتون